מבוא
דף מידע זה נכתב עבורכם, ילדים והורים, בכדי להעניק מידע ועצות מועילות ביחס לטיפול התזונתי התומך בילדים שחלו בסרטן. תקוותנו היא כי המובא כאן יעשיר אתכם במידע על הצרכים התזונתיים, עליהם יש לשמור בעיקר בעת מחלה, ועל האופן בו ניתן לענות עליהם בדרכים שונות, אותן ניתן לשלב במסגרת הטיפולים שמקבל הילד.
היכנסו לפורום להורים שילדם חלה בסרטן למענה על שאלות בנושאים מגוונים, כגון: אבחנה, בדיקות, התמודדות עם המחלה, טיפולים, טיפולים חדשניים שיעילותם עד כה לא הוכחה ועוד.
חשיבות התזונה לילד שחלה בסרטן
תזונה מאוזנת הינה הבסיס לאספקת האנרגיה הדרושה לפעילותו היומיומית התקינה של הגוף, לבניית רקמות, לגדילה ולהתפתחות תקינה ותפקוד המערכת החיסונית של כל הילדים. לתזונתו של ילד חולה חשיבות רבה עוד יותר, משום שנוסף על צורכי הגדילה וההתפתחות, גופו מתמודד גם עם התופעות הנלוות למחלתו ותופעות לוואי הנגרמות בעקבות הטיפולים, כגון: טיפול כימי, קרינה או ניתוח. כיום ידוע, לאור מחקרים שנערכו, כי ילדים שניזונו היטב בעת מחלתם, התמודדו טוב יותר עם המחלה והטיפולים, מאשר ילדים שמצבם התזונתי היה ירוד. גופו של ילד בריא מסוגל לצבור מאגרי אנרגיה ואבות מזון מסוימים. מאגרים אלה עשויים לפצות על חוסר אכילה למשך תקופות קצרות, למשל, במחלה הנמשכת זמן קצר. לעומת זאת, במחלות ממושכות, כמו סרטן, הגוף אינו מסוגל לפצות באמצעות מאגריו על הזנה לקויה.
הילד עלול לאבד את תאבונו, גופו עשוי לאבד את היכולת לספוג רכיבי מזון מסוימים וכן פוחתת היכולת של הגוף לאגור אבות מזון ולהשתמש בהם. חוסר תיאבון הוא אחת הבעיות השכיחות בקרב ילדים חולי סרטן. הסיבות לכך יכולות להיות שינויים בתפקוד הגוף, כתוצאה מהמחלה, תגובות רגשיות למחלה או תופעות הלוואי של הטיפולים. התוצאה היא ירידה במשקל הגורמת לחולשה ולדלדול הגוף. חוסר תיאבון וירידה במשקל מחד, ופגיעה ביכולת הגוף להתמודד עם בעיה זו מאידך - הם מעגל שקשה להיחלץ ממנו, לכן, המטרה היא למנוע מצב זה ככל שניתן.
תזונה מאוזנת בזמן הטיפולים בסרטן יכולה לעזור לילד החולה במספר דרכים:
- סבילות טובה יותר לטיפולים ולתופעות הלוואי שלהם.
- החלמה והתאוששות מהירות יותר.
- הפחתת הסיכון לזיהומים במהלך הטיפול.
- שמירה על כוח ואנרגיה במהלך הטיפולים.
- שמירה על משקל גוף, גדילה והתפתחות תקינים.
- שיפור באיכות החיים: שינה טובה יותר, הפחתת מתחים ושיתוף פעולה עם הצוות הרפואי.
המידע כאן הינו כללי ולא ניתן לכלול בו הצעות לתפריט יומי, בשל השוני הרב בין ילדים, גילם, סוג מחלתם, סוגי הטיפולים שהם מקבלים, העדפותיהם האישיות וכדומה. להתייעצות והתאמת תפריט אישי, או בכל שאלה בנושא תזונה, מומלץ לפנות לתזונאי/ת המחלקה.
רכיבי המזון
תזונה נכונה משמעותה, שהגוף מקבל את כל אבות המזון הדרושים לו בכמות המתאימה והוא מנצל אותם כראוי. הדרישות התזונתיות של הילד נקבעות לפי גילו, מינו, מבנה גופו, פעילויותיו ומצב בריאותו. לכן, הדרישות התזונתיות שונות מילד אחד למשנהו. גורמים נוספים בעלי השפעה על ילד שחלה בסרטן הם: סוג מחלת הסרטן, חומרת המחלה וסוג הטיפולים שהוא מקבל.
כאשר הילד חולה הוא זקוק, בדרך כלל, ליותר אנרגיה וכפועל יוצא, לכמות גדולה יותר של כל רכיבי התזונה. האנרגיה מסופקת לגוף על ידי פחמימות, חלבונים ושומנים. להלן סקירה כללית של אבות המזון, המקורות העיקריים שלהם ורכיבי תזונה נוספים שהגוף זקוק להם.
פירמידת המזון - מדריך לבחירה נכונה ויומיומית של מזון
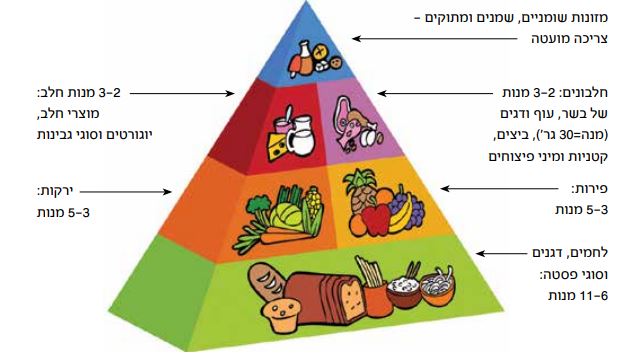
פחמימות
פחמימות מהוות את מקור האנרגיה הזמין ביותר לגוף, גם לצורכי פעילות גופנית וגם לתפקוד תקין של האיברים. כמות הקלוריות הנדרשת תלויה בגיל, במשקל ובתדירות הפעילות הגופנית. תינוקות, ילדים ומתבגרים זקוקים ליותר קלוריות מאשר מבוגרים, כתמיכה בגדילה ובהתפתחות. ילדים המקבלים טיפולים לסרטן, זקוקים גם הם לכמות גדולה יותר של קלוריות לריפוי רקמות ותפקוד - כ-90%-20% יותר מילד שאינו מקבל טיפולים. הדרישה הקלורית משתנה מילד לילד. ישנם ילדים שסובלים מעלייה במשקל במהלך הטיפולים.
קבוצה זו נחלקת לפחמימות פשוטות (סוכרים) ופחמימות מורכבות (עמילנים). מקורות לפחמימות פשוטות במזון: סוכר, דבש ומוצרים המכילים סוכר, פירות וממתקים לסוגיהם. מקורות לפחמימות מורכבות: לחם, מיני מאפה שונים, פסטות, כל סוגי הדגנים (אורז, תירס, קוואקר וכו׳), תפוחי אדמה וקטניות. מזונות אלו מספקים לתאי הגוף ויטמינים, מינרלים, סיבים ופיטו-נוטריינטים.
חלבונים
הגוף משתמש בחלבונים לצורכי גדילה. החלבונים מסייעים בבניית רקמות הגוף (בעיקר רקמת השריר), שמירה על הרקמות הקיימות (רקמת העור), בניית תאי הדם והמערכת החיסונית, ומהווים אבן בניין להורמונים ואנזימים ואת הציפוי הפנימי של מערכת העיכול, ואף מסייעים בהפקת אנרגיה במידת הצורך.
ילדים שחלו בסרטן שאינם צורכים מספיק חלבון, עלולים לפרק מסת שריר לצורכי אנרגיה. דבר זה יכול לגרום להתאוששות ממושכת יותר במצבי מחלה, ולהפחית התנגדות לזיהומים. לאחר ניתוח, טיפול כימי או הקרנה, ילד זקוק ליותר חלבון על מנת לרפא רקמות ולמנוע זיהומים. יש להיוועץ בצוות רב-מקצועי המטפל בילד על מנת לקבוע את הצרכים החלבוניים המתאימים לו ולשלב המחלה בו הוא נמצא. מקור לחלבון איכותי (בעל ערך ביולוגי גבוה) במזון הוא מן החי: בשר, עוף, דגים, ביצים וחלב ומוצריו. מקור לחלבון איכותי מן הצומח: קטניות כגון סויה, שעועית יבשה, עדשים, חומוס, אפונה ואגוזים למיניהם.
חשוב לדעת:
רוב הטיפולים עלולים לגרום למחסור בחלבון.
יש לשים דגש על תכולת החלבון בכל ארוחה בכדי למנוע מצב של חוסר בחלבון. הגוף ייטיב לנצל את החלבון כאשר הוא משולב יחד עם יתר אבות המזון.
שומנים
השומנים נחוצים לגוף הן כספק אנרגיה והן כחומר בסיס לבנייה ולגדילה, והינם המקור העשיר ביותר לקלוריות. שומנים ושמנים מורכבים מחומצות שומן המשמשות את הגוף כשכבת בידוד, כמצע לספיגת ויטמינים מסיסי שומן וכמאגרי אנרגיה. השומנים הידועים כשומנים טובים יותר הם שומנים בלתי רוויים (חד-בלתי רוויים ורב-בלתי רוויים). חומצות השומן לינולאית ואלפא-לינולנית נקראות חומצות שומן חיוניות. הן הכרחיות לבניית תאים וליצירת הורמונים, והגוף אינו מסוגל לייצר אותן בעצמו, לכן עלינו לצרוך אותם מהמזון (פולי סויה, שמן קנולה ואגוזים הם מקורות טובים לחומצות שומן אלה).
מקורות נוספים לשומן טוב: שמן זית, טחינה, זיתים ואבוקדו. מזונות חלבוניים מכילים שומן פחות בריא, כמו בשר לסוגיו וחלב ומוצריו.
מים
מים חיוניים לקיום הגוף. מחסור במים עלול להיות מסוכן לא פחות ממחסור במזון. המים משמשים לוויסות טמפרטורת הגוף ולתהליכים תוך-תאיים. מרבית המזונות מכילים מים בכמויות שונות.
ילד שאינו שותה מספיק או שמשלשל או מקיא, עלול להגיע למצב של התייבשות, שמסכן אותו - בעיה במאזן הנוזלים וחוסר ספיגת ויטמינים מסיסי מים. למרות שהמזונות מכילים נוזלים, ילדים חייבים לקבל נוזלים נוספים בשתייה. משקאות ומזונות עשירים במים: תה, קפה, משקאות קלים, מרק, חלב ומשקאות חלב, £ מוצרי חלב ניגרים (לבן, יוגורט וכד׳), פירות וירקות.
הדרישה לנוזלים נקבעת על פי משקל הילד וכמות הנוזלים שהוא מאבד.
דרכים לבדיקת התייבשות:
- צביטת העור מעל עצם החזה - אם העור אינו חוזר מיד למקומו מדובר בחשד להתייבשות.
- יובש בפה.
- צבע שתן כהה.
- אדישות.
- סחרחורות.
ויטמינים, מינרלים ויסודות קורט
אלה רכיבים הדרושים לגוף בכמויות קטנות מאוד, אך צריכתם בכמות מתאימה חיונית לתפקוד תקין של הגוף, לגדילה ולהתפתחות. הם גם מסייעים לגוף לנצל את האנרגיה שהוא מקבל מהמזון. תפריט עשיר ומגוון מספק, בדרך כלל, את כל הוויטמינים והמינרלים בכמות הנחוצה. עם זאת, כאשר מסיבות שונות צריכת המזון אינה מספקת, נפגעת גם צריכת הוויטמינים והמינרלים. מחקרים מראים שאפילו ילדים בריאים לעתים אינם מקבלים מספיק סידן וויטמין D, החשובים במיוחד לגדילת העצמות. חלק מהתרופות המשמשות כטיפול בסרטן עלולות להפחית את רמות הסידן וויטמין D בגוף, ולעתים תופעות הלוואי של הטיפולים (בחילות, הקאות, דלקות בחלל הפה), מקשות על שמירת תזונה מאוזנת. במקרים כאלה יש צורך בהוספה של מינרלים וויטמינים.
דוגמאות למקורות לוויטמינים מסוימים:
ויטמין C - נמצא במזונות מהצומח. עשירים בו במיוחד: גמבה, פלפל אדום וירוק, כרוב מכל סוג, ובעיקר כרוב עלים, כרובית, קיווי, פירות הדר, גויאבה, תות שדה.
ויטמין A - נמצא במזונות מהצומח ומהחי. מזונות מהצומח: כל הפירות והירקות בעלי צבע ירוק וכתום, כגון מלון, מישמש, אפרסמון, גזר, דלעת, דלורית, בטטה, גמבה, פלפל כתום ואדום. מזונות מהחי: שומנים, חמאה, כבד, שמנת חמוצה ומתוקה.
ויטמין E - מצוי בשמנים צמחיים, כמו שמן סויה, תירס, חריע, קנולה ובזרעים. נמצא בכמויות קטנות גם בבשר, בדגים, בפירות ובירקות.
ויטמין B12 - נמצא רק במזונות מן החי, כגון בשר בקר, עוף וכו'.
חשוב לזכור!
כשם שחוסר ויטמינים עלול להזיק, גם עודף ויטמינים עלול להיות מסוכן ו/או להפריע ליעילות הטיפולים. במקרה הצורך ניתן לקבל תוספי תזונה, אך יש לעשות זאת רק על פי המלצת הרופא/ה המטפל/ת ו/או תזונאי/ת המחלקה בלבד!
סיבים תזונתיים
הסיבים חיוניים להסדרת תהליכי העיכול. מחסור בסיבים במזון עלול לגרום לעצירות. אם מחלת הסרטן פוגעת במערכת העיכול, והטיפולים ממוקדים באזור הבטן, ייתכנו שלשולים או עצירות. יש להתאים את כמות הסיבים הנאכלת למצב החולה, ולתגובות מערכת העיכול. מקורות לסיבים במזון: פירות וירקות לא מקולפים, פירות יבשים, דגנים מלאים, אגוזים.
לסיכום:
תפריט מגוון ועשיר, יענה על הצרכים התזונתיים ויספק לגוף את הדרישת לאנרגיה ולרכיבי תזונה.
קבוצות המזון
ניתן לחלק את מגוון המזונות לקבוצות מזון על פי הרכבם התזונתי, ורכיב מזון דומיננטי. כל קבוצת מזון כוללת מזונות דומים בערכם הקלורי ובהרכבם התזונתי, ולכן ניתן להמירם זה בזה. קבוצות המזון נקראות גם קבוצות תחליף. לדוגמה, קבוצת הלחם מכילה בעיקר פחמימות וכוללת: לחם, אורז, תפוחי אדמה, תירס וכו׳, כולם דומים וניתן להחליף ביניהם לגוון הארוחה.
על מנת להתאים לילד את מספר המנות הנדרש, מכל קבוצת מזון, מומלץ לפנות לדיאטן המחלקה.
קבוצת תחליפי חלב - עשירים בחלבון
חלב - 1 כוס - 200 מ״ל
לבן ־ 1 גביע - 200 מ״ל
יוגורט - 1 גביע - 200 מ״ל
מעדני חלב - 1 גביע
גבינה 5% - 75 גר׳
גבינה 9% - 50 גר׳
גבינה צהובה -1 פרוסה- 30 גר׳
מעדני גבינה - 75 גר׳
קבוצת תחליפי ביצה - עשירים בחלבון
ביצה - 1 יחידה
סרדינים משומרים בשמן - 30 גר׳
טונה משומרת במים - 70 גר׳
מקרל בשמן - 50 גר׳
פסטרמה - 4-3 פרוסות
נקניק - 30 גר׳
נקניקיות - 1 יחידה - 40 גר׳
קבוצת תחליפי בשר (לא מבושל) - עשירים בחלבון
בשר בקר - 130 גר׳
בשר הודו - 130 גר׳
בשר עוף – 1/4 עוף
דגים - 150 גר׳
כבד - 100 גר׳
קבוצת תחליפי שמן - עשירים בשומן
שמן מכל סוג - 1 כפית - 5 גר׳
מיונית - 1 כפית שטוחה
חמאה - 1 כפית
סלט טחינה מוכן - 1 כף
אבוקדו - 30 גר׳
זיתים ירוקים - 8 יחידות - 40 גר׳
זיתים שחורים - 6 יחידות - 30 גר׳
גרעינים שומניים (דלעת, אבטיח) - 20 גר׳
אגוזים שונים – 5-6 יחידות
קבוצת תחליפי הלחם - עשירים בפחמימות מורכבות
לחם - 1 פרוסה - 30 גר׳
צנים - 1 פרוסה - 20 גר׳
לחמנייה קטנה - 1/2 יחידה - 30 גר׳
פיתה - 1/3 יחידה - 30 גר׳
קרקרים ומציות - 2 יחידות
לחמית - 2 יחידות
פת אורז - 2 יחידות
קורנפלקס - 3/4 כוס
פופקורן - 2 כוסות (ללא שומן)
סולת יבשה - 2 כפות שטוחות
קמח - 2 כפות שטוחות
קורנפלור - 2 כפות שטוחות
שיבולת שועל – 2.5 כפות שטוחות
אורז לא מבושל - 2 כפות שטוחות
אורז מבושל - 1/2 כוס
בורגול מבושל - 1/4 כוס
אטריות מבושלות מכל סוג - 1/2 כוס
קלח תירס - 1 בינוני
תפוח אדמה - 1 בינוני
קטניות מבושלות - 3/4 כוס
גרגירי תירס משומרים - 4 כפות
קבוצת תחליפי פירות (שקולים בקליפה)
אבטיח - 300 גר׳
אגס - 1 בינוני - 100 גר׳
אפרסמון - 1/2 בינוני - 50 גר׳
אפרסק - 1 בינוני - 100 גר׳
אשכולית - 1/2 יחידה - 100 גר׳
תפוז - 1 בינוני - 100 גר׳
מנדרינה - 1 גדולה - 100 גר׳
קלמנטינה - 2 יחידות - 100 גר׳
פומלה - 1/3 יחידה - 100 גר׳
מיץ פירות - הדר - 1/2 כוס
בננה - 1 קטנה - 70 גר׳
מלון - 200 גר׳
מנגו - 75 גר׳
קיווי - 100 גר׳
משמש - 2 יחידות - 80 גר׳
גויאבה - 100 גר׳
ענבים - 75 גר׳
שזיפים - 2 יחידות - 100 גר׳
שסק - 200 גר׳
צבר - 250 גר׳
תות שדה - 150 גר׳
תפוח עץ - 100 גר׳
פירות יבשים - 2 יחידות (משמש ושזיף)
ההיבט התזונתי בעת הטיפול במחלת הסרטן
כל הטיפולים המקובלים במחלת הסרטן (כימותרפיה, קרינה, ניתוח) עלולים לגרום לתופעות לוואי. הטיפולים אמורים לפגוע בתאים הסרטניים, אך לפעמים פוגעים גם בתאים בריאים, והתוצאה עלולה להיות תופעות לוואי המלוות בבעיות אכילה. תופעות הלוואי שונות אצל כל ילד ומושפעות מהאיבר או המערכת שחלו, מהאזור המטופל, ממשך וסוג הטיפול. הרגלי האכילה מושפעים הן ממצבו הגופני והן ממצבו הנפשי של הילד, מצב רוחו, תחושות כעס, דאגה ופחד. לכולם השפעה מצטברת להתהוות בעיות אכילה.
טיפול קרינתי (רדיותרפיה)
למיקום הטיפול הקרינתי חשיבות והשפעה רבה על תופעות הלוואי הצפויות וחומרתן:
טיפול קרינתי לאזור הראש והצוואר, או לבית החזה:
טיפולים בקרינה לאזורים אלו עלולים להשפיע על ריריות הפה, הלוע והוושט. עקב כך עלולים להיגרם יובש ופצעים, וכתוצאה מכך, כאבים בעת הלעיסה והבליעה. כמו כן, ייתכנו שינויים בחוש הטעם ובעיות בשיניים. לכן, חשוב להקפיד ביותר על שמירת היגיינת הפה בזמן הטיפול ולאחריו.
טיפול קרינתי לאזור הבטן:
עלול לגרום בחילות, הקאות, שלשולים והפרעה בספיגת רכיבי המזון, ואלו עלולים לגרום לירידה בתיאבון דווקא בתקופה שבה לתזונה יש חשיבות רבה. חשוב לעודד את הילד לאכול, תוך גילוי גמישות מירבית לגבי מזונות מתאימים, דרכים להקל את האכילה, שעת הארוחות, מספר הארוחות היומי וכדומה. חשוב להיות קשובים למצב הבריאותי ולרצונותיו והעדפותיו של הילד.
טיפול כימי (כימותרפיה)
התגובה לטיפול הכימי היא אישית, ללא קשר להצלחת הטיפול. בעוד שחלק מהילדים לא יסבלו כלל, אחרים עלולים לסבול מתופעות לוואי שונות, אשר ישפיעו, בין היתר, על מצבם התזונתי. תופעות הלוואי האפשריות הן:
- כיבים בפה (אפטות) ודימום מהחניכיים, המקשים על הלעיסה והבליעה.
- בחילות והקאות הן תופעות לוואי שכיחות, העלולות לגרום לאובדן נוזלים ומלחים, חולשה וירידה במשקל.
- שלשולים ו/או עצירות.
בזמן הטיפול הכימי, קשה לעתים קרובות להזין את הילד. לכן, רצוי להתחיל את הטיפול במצב תזונתי טוב, ולפצות על מיעוט אכילה בזמן הטיפולים על ידי הקפדה על תזונה טובה ועשירה בתקופות הרגיעה שבין הטיפולים.
בימים בהם מתבצעים טיפולי הכימותרפיה, חשוב מאוד להקפיד על שתייה, כדי למנוע התייבשות. לעתים ניתנות תרופות על בסיס סטרואידים, בשילוב עם כימותרפיה. יש לדעת כי סטרואידים אוגרים נוזלים בגוף, ולכן, לעתים מומלץ להפחית את כמות המלח במזונו של הילד, כמובן בתיאום עם הרופא המטפל.
השתלת מוח עצם
השתלת מוח עצם כרוכה במתן טיפולי כימותרפיה בעוצמה גבוהה יותר ולכן השפעתם רבה יותר על הגוף. מבין סוגי ההשתלות, השתלה מתורם זר היא הגורמת למרבית התופעות והקשיים המתבטאים במערכת העיכול, כגון: חוסר תיאבון, פצעים בפה, כאבים בבליעה, שלשול והקאות. במהלך ההשתלה תיתכן תופעה הנקראת מוקוזיטיס (דלקת של רירית מערכת העיכול). כאשר היא חמורה, יש צורך בטיפול תזונתי תומך ישירות לווריד.
במהלך תקופת ההשתלה נעשית פגיעה מכוונת במערכת החיסונית של החולה, לכן המטופל שוהה בחדר בידוד המגן עליו מפני זיהומים. בתקופה זו, וגם לאחר השחרור מבית החולים, חשוב לשמור על תזונה נקייה (הסבר בהמשך).
טיפול ניתוחי (כירורגיה)
הסרת גידולים ממאירים באמצעות ניתוח מקובלת במחלות סרטן שונות. למצב התזונתי של הילד לפני הניתוח יש השפעה ניכרת על קיצור זמן ההחלמה מהניתוח ומניעת סיבוכים. אם מצבו התזונתי של הילד לפני הניתוח אינו טוב, ניתן לשקול את האפשרות לספק לו תזונה מועשרת למשך מספר ימים או שבועות לפני הניתוח. לאחר הניתוח תינתן הזנה מלאה, הכוללת את כל אבות המזון, בדרך כלל ישירות לווריד. משך הזנה זו תלוי בסוג הניתוח ובקצב התאוששותו של הילד.
התמודדות עם תופעות הלוואי השכיחות של הטיפולים
ירידה בתיאבון
גורמים רבים משפיעים על התיאבון: הקאות, בחילות, תחושות אישיות (פחד, דיכאון, דאגה). ילד הסובל מבעיות E אלה, בדרך כלל, יאכל פחות.
במקרים כאלה מומלץ:
- להציע לילד מזונות שאהובים עליו, בכמויות קטנות ולאורך כל היום.
- לנסות לשנות את המקום שבו הוא רגיל לאכול ואת מועדי האכילה. £ • להציע לילד להזמין חבר לארוחה.
- לא להפעיל על הילד לחץ ובוודאי לא להכריח לאכול.
בחילות
- רצוי לאכול לאט, בכמויות קטנות, ולהגדיל את תדירות הארוחות.
- רצוי לאכול בחדר קריר ומאוורר, שאינו מדיף ריחות.
- רצוי לשתות כמויות קטנות ולעתים תכופות, אך לא בזמן האוכל.
- מאכלים קרים וקפואים (גלידות, קרטיב, פודינג וכד') ייקלו על הבחילה.
- רצוי להציע לילד מזון שאינו מתובל, שמנוני או ריחני מדי. מאכלים, כמו עוף מבושל, מרק צח, ירקות מבושלים, ג'לי, לפתן ופירה, עשויים להתאים לו.
- מרבית הילדים המטופלים בכימותרפיה חשים טוב יותר בשעות הבוקר. לכן, רצוי לנצל שעות אלו בכדי לאכול מזונות בעלי ערך תזונתי גבוה. אם הבחילות מופיעות בבוקר, מומלץ לאכול צנימים (טוסטים) או קרקרים יבשים.
- בזמן מתן הטיפול, התחושה בדרך כלל אינה טובה, לכן אין לדרוש מהילד לאכול באותה עת. חשוב עם זאת, להקפיד על שתייה על מנת למנוע התייבשות. רצוי לנצל את תקופת הרגיעה שבין הטיפולים לצריכת מזונות בעלי ערך וחשיבות תזונתית.
- במקרה הצורך, הרופא יכול לרשום תרופות נגד בחילות.
הקאות
- רצוי להשכיב את הילד כאשר ראשו וכתפיו מוגבהים, או על צידו (על מנת למנוע חנק).
- יש לשחרר בגדים הדוקים ו/או פריטים הלוחצים על הגוף.
- רצוי להחליף מצעים ובגדים, לאוורר את החדר ולדאוג לריח רענן ונעים בחדר.
- רצוי לרענן את פי הילד במים או בשטיפת פה, ולקרר את פניו במטלית לחה.
- חשוב לתת לילד לשתות בכמויות קטנות ולעיתים תכופות. בהקאות הגוף מאבד נוזלים ומלחים.
אם ההקאות נמשכות, יש לפנות לרופא/ה המטפל/ת. ניתן להשתמש בתרופות המקלות על התופעה, על פי המלצת הרופא/ה בלבד.
שלשול
שלשול מוגדר כמתן צואה נוזלית מאוד ובתכיפות גבוהה (מספר פעמים ביום). במצב זה הגוף מאבד מים, ולעיתים גם את המזון שלא נעכל ולא נספג בגוף. ניתן לקבל הדרכה מהתזונאי/ת כיצד ומה לאכול ולשתות, בכדי להחזיר לגוף את הנוזלים. בכל מקרה של שלשול, חשוב מאוד להקפיד על שתייה לעיתים קרובות במהלך היום, כדי למנוע התייבשות.
עצירות
עצירות הינה תופעה של עצירת הצואה, חוסר יכולת של המעי לדחוף את הצואה החוצה. תופעה זו יכולה להיגרם מסיבות שונות:
- שתייה מועטה.
- מיעוט באכילת פירות וירקות.
- חוסר תנועה.
- תרופות מסוימות.
במקרים רבים ניתן להקל על התופעה על ידי שתייה מרובה, פעילות גופנית במידת האפשר, שינוי התפריט (בתיאום עם תזונאי/ת) ולעיתים גם באמצעות תרופות להסדרת היציאות, שיינתנו על ידי הרופא המטפל.
דלקות פה, חניכיים, ושט
דלקות בפה, בחניכיים ובוושט (אפטות), עלולות לגרום לקשיי לעיסה ובליעה, ובעקבות זאת לירידה בתיאבון של הילד ובצריכת המזון היומית שלו. במידה ומופיעות תופעות אלו - יש ליידע על כך את הרופא/ה לצורך התאמת טיפול תרופתי.
- יש לשטוף את פי הילד לעיתים תכופות במים, או במי שטיפה מיוחדים לכך.
- על המזון להיות קל ללעיסה ולבליעה. לכן, יש להציע מזון מבושל היטב, מרוסק בבלנדר, או נוזלי, כגון: פירה, כדורי בשר, ירקות מבושלים רכים, מרקים, מוצרי חלב, גלידה, גבינות, בננה, אבטיח או פודינג.
- רצוי להגיש את המזון פושר או קר.
- מומלצת שתיית נוזלים בקשית, והגשת משקאות מרוכזים (כגון מילק שייק, שוקו, משקאות פרי בחלב וכד׳).
- רצוי להימנע ממתן מזונות חריפים, מלוחים או חומציים (כגון פרי הדר, עגבניות ומיצי פירות) ומזונות קשים ויבשים (כגון קרקרים, טוסטים וירקות חיים).
פגיעה בחוש הטעם
כתוצאה מהטיפולים השונים, תיתכן פגיעה זמנית בחוש הטעם, שתגרום לילד תחושה כי המזון חסר טעם או מריר. יש להתאים את המזון בהתאם לשינוי שחל בחוש הטעם. מומלץ להציע מגוון רחב של מזונות ולעקוב אחר תגובותיו של הילד.
- על המזון להיות בעל ריח ומראה מעוררי תיאבון.
- שתייה בזמן האוכל עשויה להפיג טעם רע.
- תיתכן סלידה מבשר בקר. ניתן להחליפו בעוף, הודו, או דג, או במוצרי חלב או טופו, כמקור חלופי לחלבון.
- ניתן להציע לילד משקאות חמצמצים, כגון לימונדה, תפוזים וכד׳, בתנאי שהילד אינו סובל מפצעים בפה.
- מאכלים קרים ופושרים מתאימים יותר במצב כזה מאשר מאכלים חמים.
- אפשר לנסות לתבל בשר, עוף ודגים במיצי פירות, יין, מיץ לימון, או בתבלינים ורטבים עשירים אחרים בעלי טעם חזק (לאו דווקא חריף).
יובש ברירית הפה
תרופות כימיות או טיפולי קרינה עלולים להפחית את פעילות בלוטות הרוק, ועל ידי כך לגרום ליובש בפה ולקשיי לעיסה ובליעה.
- מאכלים מתוקים וחמוצים מעוררים הפרשת רוק (אם אין פצעים בפה).
- מציצת סוכרייה ולעיסת מסטיק יכולות גם כן לסייע בהגברת הרוק.
- רצוי להכין מזונות רכים או מרוסקים עם כמות נדיבה של רוטב.
- יש להקפיד על שטיפות פה באופן קבוע.
- תחליפי רוק מלאכותיים (ARTIFICIAL SALIVA) יינתנו על פי המלצה רפואית.
- מומלץ לשתות מעט במהלך האכילה, בכדי להקל על הבליעה.
עלייה במשקל
תרופות מסוימות הניתנות במסגרת הטיפול במחלת הסרטן (סטרואידים, כגון קורטיזון וכד׳) עלולות לגרום לגוף לאגור נוזלים, ותרופות אחרות עשויות לעורר תיאבון, ובכך להביא לעלייה במשקל.
במידה וניתנות תרופות הגורמות לצבירת נוזלים, ייתכן שיהיה צורך בהקפדה על תפריט יומי דל מלוחים. להלן רשימת מזונות העשירים במלח, אשר מומלץ להמעיט בצריכתם:
מלח, נקניקים, בשר משומר ומעושן, סרדינים, טונה, דגים משומרים, אבקות מרק, מיני מאפה מלוחים (מקלות מלח, ביסלי, בורקס), חטיפים מלוחים (צ׳יפס, פופקורן), רטבים מוכנים, סלרי, שום, בצל, לימון, ירקות כבושים, גבינות מלוחות, צהובות ומותכות.
במקרה שהתרופות מעוררות תיאבון, חשוב לשמור על תזונה מבוקרת שלא תביא להשמנה, באמצעות הפחתת כמות השומנים והפחמימות בתפריט.
בעיות בשיניים
- יש להקפיד על היגיינת הפה והשיניים, בייחוד לאחר הארוחות.
- יש לצחצח שיניים במברשת רכה.
- חשוב לשמור על שגרת בדיקות אצל רופא שיניים.
- יש להקפיד על שטיפות פה יומיומיות במי שטיפה. ההקפדה על היגיינת הפה חשובה במיוחד בתקופת הטיפולים.
עייפות
תחושת תשישות מתמדת, שאינה משתפרת גם לאחר מנוחה. לעייפות יכולות להיות סיבות רבות: הטיפולים, צריכה אנרגטית נמוכה, חוסר שינה, דיכאון, ספירת דם נמוכה וטיפול תרופתי.
ישנן דרכי התמודדות שונות לטיפול בבעיה:
- מתן טיפול תרופתי או הפסקת טיפול תרופתי - יש להתייעץ עם רופא/אחות לגבי הסיבה לעייפות ושינוי הטיפול במידת הצורך.
- ביצוע תרגילים גופניים ו/או הליכות קצרות במידת האפשר. מחקרים רבים מראים כי פעילות גופנית ברמת עצימות בינונית מסייעת בהפחתת העייפות הקשורה בסרטן.
- הקפדה על שתיית נוזלים מספקת - התייבשות יכולה להחמיר את תחושת העייפות. אם הילד סובל מאיבוד משקל, כדאי לתת נוזלים בעלי ערך קלורי (כמו חלב או פרישייק). יש להיוועץ עם רופא/דיאטנית/אחות לגבי כמות הנוזלים המומלצת ביום.
- מנוחה - לוודא שסדר היום של הילד כולל 4-3 הפסקות קצרות למנוחה.
- התייעצות עם איש מקצוע על התאמת התזונה המיטבית לילד - בין היתר כדאי להימנע מסוכרים פשוטים, שעלולים, לאחר פרץ אנרגיה קצר, לגרום לעייפות רבה יותר. מומלץ לשלב חלבונים, פחמימות, שומנים בריאים וסיבים לצורך שמירה על רמות סוכר יציבות בדם ובעקבות כך על אנרגיה לאורך זמן.
- יש לוודא כי הילד צורך כמות חלבון מספקת, לצורך בניית רקמות, וכמות קלוריות מספקת.
אם הילד אינו אוכל בכמות מספקת או שמזונו אינו מגוון מספיק, יש להוסיף מולטי-ויטמין המכיל לא יותר מ-100% מה-RDA של כל חומר מזין. כמובן שיש להתייעץ עם גורם מוסמך לגבי קביעת מינונים, ובשל החשש שתוספים מסוימים אינם מתאימים במקביל לטיפול בסרטן.
אמצעים להפחתת סכנת זיהום במזון (תזונה נקייה)
רגישות גבוהה ביותר לגורמי זיהום קיימת בעיקר במהלך השתלת מוח עצם ולאחריה. גורמי זיהום עלולים לעבור לחולה בדרכים שונות, בין היתר גם באמצעות מזונות ומשקאות.
במסגרת המאמץ לספק סביבה מוגנת, מתחילים במתן תזונה נקייה כבר מתחילת האשפוז. תזונה נקייה, אינה הזנה סטרילית, אך בהחלט מפחיתה את הסיכון לזיהום בהכילה מזונות בעלי סכנה זיהומית נמוכה.
ההנחיות תקפות לטווח הזמן בו הגוף חשוף לסכנת הזיהום: שלושה חודשים לאחר השתלה עצמית, ו-6 חודשים לאחר השתלה מתורם זר.
הנחיות אלו תקפות גם לתקופות שבהן הספירות נמוכות והחולה מאובחן כסובל מנויטרופניה (חוסר בכדוריות דם לבנות).
ההנחיות לטיפול במזון לצורך שמירה על ״תזונה נקייה״, תקפות לזמן האשפוז ולזמן השהות בבית, לאחר השחרור מבית החולים.
לפני הכנת המזון:
- יש לשטוף ידיים היטב במים ובסבון. רצוי להשתמש בסבון אנטיבקטריאלי (נוגד חיידקים).
- יש להשתמש אך ורק בכלים נקיים, שנשטפו אף הם במים ובסבון (רצוי אנטיבקטריאלי). מדיח כלים מאפשר ניקוי יסודי וחיטוי של כלי האוכל.
- יש לשטוף ירקות ופירות ביסודיות, תחת מים זורמים, לפני קילופם וחיתוכם. יש להסיר חלקים פגועים.
- יש לשטוף את החלק העליון של קופסאות השימורים לפני פתיחתן. לאחר השימוש יש לשטוף את הפותחן היטב במי סבון חמים.
- כל מזון הארוז באריזה אישית הניתנת לשטיפה (אטומה וסגורה היטב), יש לשטוף במי סבון חמים לפני הפתיחה.
הכנת המזון:
- יש להפשיר בשר, דגים ועופות במקרר או במיקרוגל בלבד. יש להכין את המזונות המופשרים מיד. אין להקפיא בשר שהופשר.
- יש לבשל בשר, דגים ועופות היטב, עד לקבלת צבע אפור-חום (לוודא שלא נותר E צבע אדום או ורוד). אין לאכול בשר נא.
- ביצים יש לבשל היטב, עד שהחלמון אינו נוזלי.
- לצורך הכנת בשר, דגים, עוף וירקות - יש להשתמש בקרשי חיתוך נפרדים לפני ולאחר הבישול. אין להשתמש בקרש חיתוך מעץ.
- בזמן הכנת המזון, אין לטעום אותו באותם הכלים המשמשים לערבוב ולהכנה.
קנייה, שמירה ואחסון:
- מזון חם יש לאכול מיד בתום ההכנה, אלא אם קיימת אפשרות לשמור אותו בטמפ׳ של כ-80 מעלות צלזיוס.
- מזון קר יש לשמור במקרר בטמפרטורה של 5-0 מעלות צלזיוס ובמקפיא בטמפרטורה של 18- מעלות צלזיוס.
- מזון העלול להתקלקל בטמפרטורת החדר, ניתן להשאיר מחוץ למקרר עד שעתיים. מזונות המכילים ביצים, שמנת ומיונז, אין להשאיר מחוץ למקרר מעל לשעה.
- מזון מבושל יש לחלק לכמויות קטנות, בכלי אחסנה קטנים, לקירור מהיר. להשגת קירור מהיר יש להכניס את הכלי פתוח למקרר ולסגור לאחר שהתקרר. במקרר יש לשמור כמויות שייאכלו בטווח של 3-2 ימים. את הכמות הנותרת יש להקפיא.
- "שאריות" מהארוחה צריכות להיות מקוררות במהירות, ומחוממות לשימוש נוסף רק פעם אחת נוספת, לפני שיושלכו לאשפה. במצבי נויטרופניה קשים (חוסר בכדוריות דם לבנות), מומלץ להימנע משימוש חוזר ב"שאריות".
- שאריות מזון מוכן יש לשמור במדפים העליונים במקרר. מזון לפני הכנה יש לשמור במדפים הנמוכים במקרר.
- אין לאחסן מזון תחת הכיור או בארון יחד עם חומרי הניקוי.
- יש לבדוק בעקביות את תאריכי התפוגה המצוינים על גבי אריזות המזון. אין לצרוך מזון שפג תוקפו.
- מזונות קפואים או מקוררים, יש להוסיף לעגלת הקניות בסופר בסוף הקנייה, מיד לפני התשלום.
מים:
- מים בטוחים לשימוש הינם מים סטריליים. כל סוג מים אחר (מי ברז, מים מינרליים, או מים שעוברים סינון ביתי), יש להרתיח במשך 2 דקות, לקרר, ולהשתמש תוך 24 שעות.
- יש להשתמש במים כנ"ל להכנת מזון ומשקאות שאינם מבושלים. למזון שיעבור תהליך בישול, ניתן להשתמש במי ברז.
זהירות:
אין לטעום או לאכול מזון בעל מראה או ריח מוזר.
במקרה של חתך או פצע פתוח בידיים, יש להשתמש בפלסטר פלסטי אטום או בכפפות פלסטיק, בשעת הכנת המזון ואכילתו.
מיקרוגל:
- בישול/חימום במיקרוגל עלול להותיר חלק מהמזון קר ולא מבושל דיו, מה שעלול להגביר את הסיכון להתפתחות זיהומים. יש לערבב את המזון פעם או פעמיים במהלך החימום, ולהקפיד שהכלי יהיה מכוסה בעת החימום להשגת דרגת חום מרבית.
מזון בדוכנים ובמסעדות:
- אין לאכול מזון מדוכני רחוב (פלאפל, שווארמה, בגטים וכו׳).
- אין לאכול מזון הנקנה בתפזורת בדוכנים ובחנויות (פיצוחים, ממתקים, גלידה), אלא רק באריזות סגורות של יצרן מוכר.
- לא מומלץ לאכול במסעדות.
פירות וירקות:
- פירות וירקות יש לשטוף היטב במים זורמים ובסבון, ורק לאחר מכן יש לקלפם.
- יש להימנע מפירות וירקות שלא ניתן לקלפם ושקליפתם דקה.
- יש להימנע מאכילת ירקות מרובי עלים, כגון חסה, עלי בייבי, פטרוזיליה ושמיר טריים. ירקות אלו ניתן לאכול רק לאחר בישול.
כללי:
- מוצרי חלב ונקניקים מותרים למאכל רק אם עברו תהליך פיסטור (עיקור מחיידקים), כלומר כאלה הנמכרים באריזתם המקורית בלבד.
- אין לצרוך מוצרי חלב פרוביוטיים (מוצרים אשר מופיע עליהם הסימן bio).
פירוט סוגי מזונות בטוחים ובסיכון גבוה:


תכשירי מזון רפואי ותוספי תזונה
קיימים בשוק תכשירי מזון רפואיים שמטרתם להעשיר את התזונה הקיימת, או לספק הזנה מלאה ומרוכזת. בהמשך, מפורטים סוגי תכשירים המתאימים למערכת עיכול המתפקדת באופן תקין. קיימים תכשירים אחרים המותאמים למצבי חולי ייחודיים.
לבחירת סוג התכשיר המותאם למצב הילד ולסוג הטיפולים שהוא מקבל, יש להתייעץ עם תזונאי/ת המחלקה.
טיפ:
ברשימת תכשירי המזון שלהלן מצויות פחיות לשתייה. בגלל תוסף הוויטמינים המצוי בתוך המזון, עלול להתלוות אליו ריח לוואי אופייני, שייתכן ויפריע לחלק מהחולים המקבלים טיפולים. דרך ההגשה המומלצת היא קירור המזון היטב, פתיחתו שלא בנוכחות החולה, והעברתו אל בקבוק מים ריק בעל פייה, כדוגמת בקבוקים המיועדים לפעילות ספורטיבית. בדרך זו ניתן לצמצם ככל שניתן את האפשרות כי החולה יריח את השתייה.
תכשירי הזנה מלאים, המכילים את כל אבות המזון ומיועדים לילדים:
תכשיר נוזלי חלבי, מוכן להגשה, בטעמי וניל ו/או שוקולד.
פחית מספקת 250-240 קלוריות.
לדוגמה: נוטרן לילדים, פדיאשור.
תכשירי הזנה מלאים המכילים את כל אבות המזון ומיועדים לבוגרים ולמבוגרים (לפי החלטת התזונאי/ת):
מזון נוזלי חלבי מוכן להגשה בטעמים: ניטרלי, וניל, תות, שוקולד וקפה.
פחית מספקת 250 קלוריות.
לדוגמה: אנשור, נוטרן 1.0
תכשירי הזנה מלאים ומועשרים המכילים את כל אבות המזון ומיועדים לבוגרים ולמבוגרים (לפי החלטת התזונאי/ת):
מזון נוזלי חלבי, מוכן להגשה, בטעמים: וניל, שוקולד, תות וקפה.
מכיל את כל אבות המזון, מרוכז, ערכו הקלורי 500-355 קלוריות לפחית.
לדוגמה: אנשור פלוס, נוטרן 1.5, נוטרן 2.0
תכשירים המכילים פחמימות, חלבונים ושומנים (ללא ויטמינים ומינרלים):
מזון מרוכז ביותר, המופיע כאבקה, בטעמים שונים: ניטרלי, קפה, בננה, וניל, שוקולד ותות.
קיים גם ללא לקטוז.
את האבקה ניתן לשלב עם חלב, מיץ ומזונות נוזליים אחרים.
לדוגמה: איזיליין (איזישייק, מידיי, אנין), הדסה (שייק, מילקשייק, סופרלאנצ׳, סופרמיץ), דייסות מועשרות ופודינג.
לילדים מומלץ לערבב רק / מהכמות בכוס חלב, כדי למנוע עומס על מערכת העיכול.
תכשירים אבקתיים לתוספת פחמימות (פוליקוז):
פוליקוז הוא תכשיר אבקתי, סוג של גלוקוז (סוכר), המהווה תוספת קלורית ממקור פחמימני בלבד. ניתן להשתמש בו כתוספת למזונות נוזליים, או חצי נוזליים. מידת מתיקותו היא חמישית בהשוואה לסוכר רגיל, ולכן 1 כפית סוכר = 5 כפיות פוליקוז מבחינת המתיקות. מאחר וטעמו המתוק חלש, ניתן לצרוך ממנו כמויות גדולות יחסית, כתחליף להמתקה בסוכר וכן להוסיפו למזון מלוח כגון מרק או פירה. תכשיר זה נקרא כיום ״בייבי קלורי״ ו״איזי קלורי״.
תכשירים אבקתיים לתוספת חלבון:
קיימים מוצרים שונים המבוססים על סוגי חלבון שונים (קזאין מהחלב, מי גבינה מהחלב, אלבומין מביצה וכן חלבון סויה). לילדים מומלץ חלבון שמקורו מן החי (בשל איכותו הגבוהה).
מומלץ להתייעץ עם תזונאי/ת המחלקה לגבי סוג החלבון וסוג היצרן המומלץ.
כיצד להעשיר את המזון בחלבון?
גבינות קשות ולבנות - להוסיף לכריכים, לביצים, לפשטידות, לספגטי. ניתן לערבב עם פירות וירקות.
חלב, שמנת מתוקה - להוסיף למשקאות, למיצים או למילקשייק, להוסיף בעת הכנת עוגות ועוגיות, להוסיף לקקאו, לדגני בוקר או לפודינג.
אבקת חלב - להוסיף לחלב, למשקאות שמבוססים על חלב, לשוקו, למילקשייק, לדגנים, לפירות, לפשטידות.
גלידות, יוגורט - להוסיף למשקאות, למילקשייק, לדגנים, לפירות, לפשטידות. ביצים - להוסיף לסלטים, לירקות, לאבוקדו, לכריכים, לפשטידות ולעוגות.
אגוזים - לערבב עם פירות, קורנפלקס, גלידות, יוגורט, ירקות, סלטים.
חמאת בוטנים - למרוח על לחם, טוסטים, קרקרים, ופלים, פנקייק.
בשר ודגים - להוסיף בשר מטוגן או מבושל לירקות, לסלטים, למרק, לחביתות, לכריכים, לתפוחי אדמה אפויים.
חומוס - סלט חומוס עם טחינה, למרוח על לחם או פיתה.
כיצד להעשיר את האוכל בקלוריות?
חמאה - להוסיף למרק, לתפוחי אדמה אפויים או למחית (פירה), לאורז, לירקות מבושלים, לרטבים, לבשר, לביצים וללחם.
רטבים לסלט, כגון: מיונז, רוטב אלף האיים, רוטב שום - למרוח על לחם וקרקרים, עם דגים, להוסיף לירקות.
פירות יבשים - לבשל ולהגיש כקינוח או כחטיף, להוסיף לעוגיות, לעוגות, ללחם, לאורז, לפודינג, לפשטידות ולירקות מבושלים, לערבב עם אגוזים וגרנולה.
שמן קנולה/זית - להוסיף לסלטים, לרטבים, לביצים, לתפוחי אדמה, לפסטות, לקטניות, לבשר, לדגים. עדיף להוסיף לאחר הבישול כדי שהשמן לא יגיע לטמפ׳ גבוהות ויתחמצן.
מתכונים להכנה עצמית - משקאות ומאכלים מועשרים
ניתן להכין בבית משקאות ומאכלים קלי הכנה ועתירי קלוריות. להלן מספר מתכונים להכנה בבית, המהווים בסיס לגיוון ולאלתור, על פי טעמו והעדפותיו של הילד.
דייסה עשירה בקלוריות
½ כוס חלב
½ כוס שמנת מתוקה
2 כפות סולת או אורז או קוואקר
2 כפות סוכר או כפית סוכר+
5 כפות בייבי קלורי
אופן ההכנה: מחממים את השמנת עם החלב והסוכר, מוסיפים את הסולת תוך כדי בחישה איטית, מנמיכים את הלהבה וממשיכים לבשל עד לסמיכות הרצויה. הדייסה מכילה 7 גרם חלבון, 530 קק"ל (עם סוכר בלבד) או 610 קק"ל (סוכר בתוספת בייבי קלורי).
הערה: אם מעוניינים להעשיר בחלבון, נוסף על הקלוריות, אפשר להוסיף 2 כפות מאחד מתכשירי אבקות החלבון.
מילקשייק
1 כוס חלב
½ כוס גלידת שמנת
2 כפות סוכר (ניתן להוריד מכמות הסוכר ובמקום להוסיף בייבי קלורי)
מערבבים את כל החומרים היטב במערבל (בלנדר) ומגישים מקורר.
משקה פירות
1 כוס חלב
½ כוס פרי טרי או משומר (משמש, אפרסק, אננס משומר, תות, בננה)
½ כוס גלידה
2 כפות בייבי קלורי או 1 כפית סוכר
מערבבים את כל החומרים היטב במערבל (בלנדר) ומגישים מקורר
משקה קקאו
1 כוס חלב
1 כפית קקאו
2 כפיות סוכר
2 כפיות בייבי קלורי
אופן הכנה: מחממים את החלב, מוסיפים את שאר החומרים ובוחשים היטב. מקררים לטמפרטורה הרצויה.
הערות: ניתן להעשיר את המשקאות בקלוריות נוספות על ידי הוספת בייבי קלורי. אם הילד מוכן לצרוך משקאות בלבד, מומלץ להעשירם גם בחלבון על ידי הוספת אבקת חלבון. ניתן לגוון את טעמי המשקאות על ידי שימוש בסוגים ובטעמים שונים של גלידה, הוספת קפה נמס, קקאו, תמצית וניל או סירופ שוקולד.
מקרוני ברוטב גבינה
½ כוס חלב
½ כוס בייבי קלורי
1 כפית חמאה
1 כף קמח
½ כוס גבינה צהובה מגוררת
מלח ופלפל לפי הטעם
½ חבילת מקרוני
אופן ההכנה:
- מערבבים את הבייבי קלורי ב-2 כפות חלב ומניחים בצד. שומרים את שאר החלב.
- ממיסים את החמאה, ומוסיפים את הקמח ובוחשים. מטגנים מעט יחד.
- מוסיפים בהדרגה את החלב הנותר, ובוחשים היטב עד שהרוטב סמיך וללא גושים.
- מורידים מהאש, מוסיפים מלח ופלפל לפי הטעם, וכן את הגבינה המגוררת. מערבבים ומחזירים לאש עד שהגבינה נמסה.
- מורידים מהאש ומוסיפים את הבייבי קלורי המומס. בוחשים היטב.
- מבשלים כ-1/2 חבילה של מקרוני במי מלח. את המקרוני המבושל והרוטב מניחים בכלי חסין אש ובוחשים. אופים בתנור בחום בינוני עד שמשחים מעט למעלה. ניתן להקפיא.
סיכום ההנחיות התזונתיות
- יש לזכור כי תזונת הילד החולה בסרטן היא בעלת חשיבות רבה. נוסף על צורכי הגדילה וההתפתחות, גופו של הילד מתמודד גם עם התופעות הנלוות למחלה ותופעות לוואי הנגרמות מהטיפולים. מומלץ להיעזר בדיאטנית לזיהוי הקשיים ולמציאת פתרונות הולמים ובזמן.
- יש להתאים את מרקם המזון ליכולת הלעיסה/בליעה, על מנת לשמור על צריכה מספקת ולא לוותר או לדלג על ארוחות.
- במקרים של צמצום הצריכה, חוסר תיאבון או תחושת מלאות, יש לבחור מזונות מרוכזים ועתירים בקלוריות וחלבון ולהעשיר את המזון לפי הטעמים המועדפים על הילד (העשרת מזון/תכשירים).
למען הילדים ונגד המחלה - מעטפת רב-תחומית לטיפול בילדים חולי סרטן של האגודה למלחמה בסרטן
האגודה למלחמה בסרטן, מפעילה מערך שירותים ותמיכה כוללני למען ילדים חולי סרטן ובני משפחותיהם, ללא תשלום. למידע ולהצטרפות ניתן לפנות למח׳ שיקום ורווחה באגודה למלחמה בסרטן בטל. 03-5721678 או בדוא"ל: michalk@cancer.org.il
'השלמת חומר נלמד'
פרויקט במימון האגודה למלחמה בסרטן, שבו עשרות חונכים שהוכשרו לנושא, עומדים לרשות ילדים חולי סרטן הנעדרים תכופות מבית ספרם בשל מחלתם, ומסייעים להם בהשלמת החומר הנלמד בבית הספר. בפרויקט נוטלים חלק ילדים מגיל הגן ועד גיל הכנה לבחינות הבגרות בפריסה ארצית, והמטרה היא לסייע להם לשמור על שגרה לימודית, למרות המחלה. ההשקעה בעתידם מעניקה להם ולהוריהם כוח ותקווה להמשך ההתמודדות.
נופש משפחות בהן ילד חולה סרטן
מדי קיץ מקיימת האגודה למלחמה בסרטן נופש לעשרות משפחות של ילדים חולי סרטן, מכל מגזרי האוכלוסייה הישראלית. נופש זה מהווה הזדמנות מיוחדת למשפחות בהן ילד חולה סרטן לקחת פסק זמן מהמאבק במחלה, מהמתח ומהחרדה הנלווים לטיפולים הקשים, והזדמנות לבלות יחד כמשפחה. זוהי גם הזדמנות לאגור כוחות לקראת המשך ההתמודדות.
'תנו לילדים את העולם' ע"ש מירי שטרית ז"ל
האגודה מממנת את נסיעתן של משפחות לילד חולה סרטן, הנמצא בשלבי מחלה מתקדמים, לשהייה של שבוע ימים בכפר הילדים ״תנו לילדים את העולם״ באורלנדו, פלורידה. במהלך הנסיעה מבקרים הילדים בפארקים השונים ונהנים מכניסה חינם למתקנים ומאטרקציות נוספות. טיול זה הוא במקרים מסוימים הבילוי האחרון של כל המשפחה ביחד.
מחשב לילד חולה סרטן
האגודה למלחמה בסרטן מעניקה מחשבים לילדים חולי סרטן (מגיל 9 ומעלה) אשר בביתם אין מחשב ושאין באפשרותם לרכוש מחשב. הפרויקט נועד לסייע לילדים חולים, המרותקים לביתם, בניצול שעות הפנאי באופן חיובי ומעשיר, בשמירה על הקשר עם החברים ובהשלמת חומר הלימודים.
קבוצות תמיכה לחולי סרטן ובני משפחותיהם
באגודה למלחמה בסרטן מתקיימות קבוצות תמיכה המתגבשות בהתאם לביקוש ולצורך, כגון קבוצת תמיכה להורים שלהם ילד חולה בסרטן, קבוצת תמיכה להורים שכולים, וקבוצת תמיכה לסבים וסבתות שאיבדו את נכדם. הקבוצות מונחות על ידי אנשי מקצוע (עובדים סוציאליים, פסיכולוגים ואחיות) שהוכשרו לכך.
שירות ייעוץ לשיקום נוירו-פסיכו-אונקולוגי
האגודה מעניקה שירות ייעוץ לילדים המתמודדים עם גידולי ראש ועם תופעות הלוואי של הטיפול. השירות נועד לילדים מחלימים ולבני המשפחה וכולל ייעוץ ראשוני והכוונה, הדרכה לגבי חזרה לבית הספר ושיגרת חיים במשפחה ובקהילה. כמו כן, ניתן ליווי מקצועי והדרכה לאנשי המקצוע העובדים עם הילדים ומשפחתם במחלקות האונקולוגיות בבתי החולים ובקהילה.
ליווי חברתי-לימודי
סטודנטים מילגאים, המשובצים במערך התמיכה של האגודה למלחמה בסרטן, מסייעים לילדים חולי סרטן, לילדים בריאים שאחד מהוריהם חולה בסרטן, לאחים בריאים לילדים חולי סרטן או במחלקות האונקולוגיות השונות. בפרויקט משתתפים סטודנטים מתוכניות אימפקט, שח״ק והיש״ג, והוא מתבצע בליווי ובהדרכה מקצועית של העו"סיות המחוזיות באגודה למלחמה בסרטן.


