מהו סרטן הפין?
סרטן הפין נדיר במדינות מפותחות (כ-0.5% מהגידולים הממאירים בקרב גברים), ושיעוריו נמוכים עוד יותר בישראל, שבה הרוב המכריע של הגברים נימולים. גיל האבחנה החציוני הוא 68, אך הסרטן עלול להופיע גם בגברים צעירים יותר. ב-95% מהמקרים מדובר בסרטן של עור הפין מסוג קרצינומה של תאי הקשקש (SCC). לרוב הגידול יימצא על העטרה או על העורלה של הפין, אך לעיתים עלולים להופיע גידולים גם לאורך ציר הפין. חומרת הסרטן וסוג הטיפול הדרוש נקבעים על פי מידת התפשטות של הגידול.
מטרתו של המידע המובא בהמשך הוא לשפוך אור על אבחון סרטן הפין, סוגי הטיפולים, תופעות הלוואי וההתמודדות. עם זאת, מידע זה הוא כללי בלבד, ורק הצוות הרפואי המטפל בך ומכיר היטב את פרטי הרקע הרפואי שלך ואת נתוני מחלתך, יכול לייעץ לך בכל הנוגע לטיפול.
למידע מפורט על מחלת הסרטן ראו בדף: מהו סרטן.
הפין
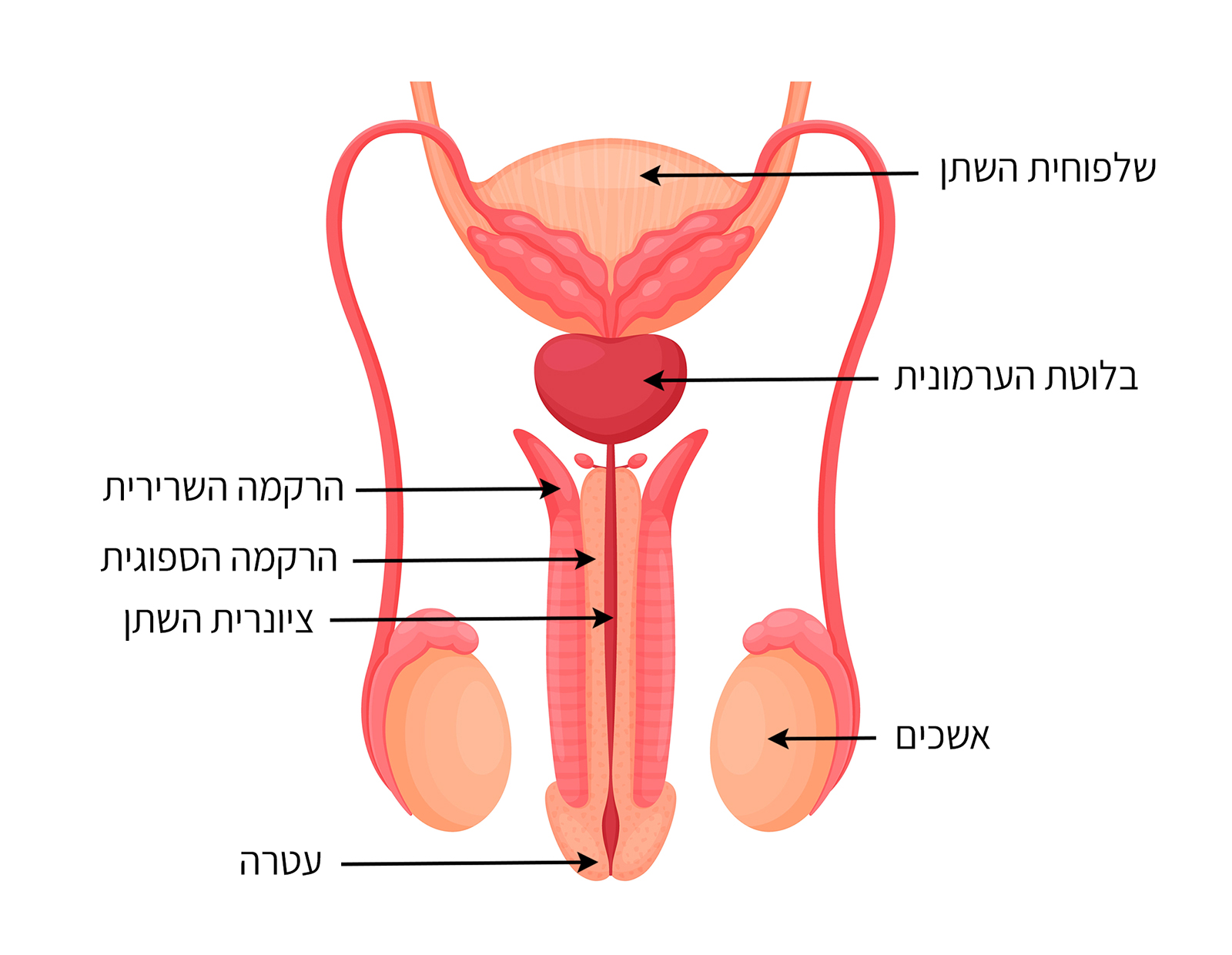
הפין הוא איבר המין הגברי החיצוני, והוא משמש גם חלק ממערכת השתן. הוא מורכב מסוגים רבים של רקמות גוף, כולל עור, עצבים, שרירים חלקים וכלי דם. לאורך הפין עובר צינור השופכה, שנושא את השתן ואת נוזל הזרע אל מחוץ לגוף. צורתו של קצה הפין חרוטית ונקראת "עטרה" (Glans). העטרה מכוסה בקפל עור הנקרא "עורלה".
גורמי סיכון
סרטן הפין אינו עובר בתורשה. גורמי הסיכון אשר עלולים להגדיל את הסיכון לחלות הם:
גיל
במרבית המקרים האבחון הוא מגיל 50 שנים ומעלה, והסיכון לחלות עולה עם הגיל.
עישון
עישון מעלה את הסיכון לחלות בסרטן הפין.
נגיף הפפילומה האנושי (HPV)
כ-50% ממקרי סרטן הפין מיוחסים לזיהום בנגיף הפפילומה. זהו נגיף נפוץ שמועבר ביחסי מין. מרבית הנשאים של הנגיף לא יחלו בסרטן, אך חלק מהזנים של הנגיף מעלים את הסיכון לסוגי סרטן מסוימים. להפחתת הסיכון מומלץ להתחסן נגד וירוס הפפילומה, בחיסון הכולל תשעה זנים עיקריים הנחשבים בסיכון מוגבר לסרטן וליבלות באיברי המין. כמו כן מומלץ שימוש באמצעי מניעה חוסם, כגון קונדום, שיכול להפחית את הסיכון להידבק אך אינו מונע לחלוטין את החשיפה לנגיף.
למידע מפורט: שאלות ותשובות על נגיף הפפילומה, חיסון נגד נגיף הפפילומה.
נגיף הכשל החיסוני האנושי (HIV)
הידבקות בנגיף זה מעלה את הסיכון לממאירות של הפין.
ליכן סקלרוזוס (Lichen sclerosus)
מחלת עור דלקתית הנקראת גם ילפת שטוחה. מחלה זו פוגעת בשכבת העור העליונה של איבר המין ומאופיינת במראה רובד קשקשי בגוון לבן בוהק, המלווה בעקצוץ וגרד. המחלה מגבירה את הסיכון לחלות בסרטן הפין.
היגיינה ירודה
חוסר הקפדה על ניקיון הפין ובעיקר אזור העורלה מביא לגירוי דלקתי כרוני שעלול להגביר את הסיכון לסרטן הפין.
עורלה הדוקה (פימוזיס)
זוהי תופעה שבה העורלה מתכווצת עד למצב בו לא ניתן להפשיל אותה מעבר לעטרה. סרטן הפין שכיח יותר בגברים עם פימוזיס. ייתכן שהסיבה לכך קשורה להצטברות הפרשות מתחת לעורלה ((smegma או לדלקת כרונית הנובעת מהפימוזיס. בישראל רוב הגברים עוברים ברית מילה, שבה מסירים את העורלה, וכך פוחת הסיכון לחלות בסרטן הפין.
תסמיני המחלה
התסמינים של סרטן הפין יכולים להופיע כבר בשלב מוקדם של המחלה, ובמרבית המקרים התסמין הראשון הוא הופעת רובד או כתם אדום על העור, עם או ללא התעבות העור.
סימנים נוספים כוללים:
- הופעת גוש או נפיחות
- כיב, פצע שנוטה לדמם
- פריחה אדומה
- גלדים, בליטות קטנות וקשות
- גידולים שטוחים בצבע חום
- הפרשות נוזליות בעלות ריח רע
- דימום.
במקרה של מחלה שהתפשטה מעבר לפין, לרוב תימצא גרורה בבלוטות הלימפה הסמוכות לפין באזור המפשעה ותגרום לנפיחות. נפיחות זו עשויה להרגיש כמו גוש חלק מתחת לעור.
אם מופיעים אחד או יותר מהתסמינים המפורטים, יש לגשת להיבדק אצל רופא או רופאה, אולם חשוב לזכור כי אלה תסמינים שכיחים למצבים רבים אחרים, ובמרבית המקרים אין הדבר מעיד על סרטן.
אבחון המחלה
הליך האבחון יתחיל לרוב בביקור אצל רופא עור ומין בקופת החולים. בביקור זה נערך תשאול על ההיסטוריה הרפואית שלך ופרטי התסמינים, מתי הם התחילו ואם הם השתנו. הרופא גם יבדוק אם קיימים סימנים המעידים על סרטן הפין או בעיות בריאותיות אחרות. הרופא עשוי למשש את אזור המפשעה כדי להרגיש אם בלוטות הלימפה נפוחות. אם יאובחנו יבלות – רופא העור ימליץ על טיפול מתאים.
אם התסמינים מצביעים על חשד לסרטן הפין יהיה צורך בביופסיה.
ביופסיה (נטילת דגימה)
הדרך הבטוחה ביותר לברר אם מדובר בנגעים סרטניים היא באמצעות ביצוע בדיקת ביופסיה שבה נוטלים דגימה מהאזור החשוד. הבדיקה נעשית בהרדמה מקומית. אם הקטע הנגוע בפין הוא קטן, יכול להיות שיסירו את כולו. במקרים אחרים ייקחו ממנו דגימה. לעיתים הליך זה יכול להיערך כבר במרפאה של הרופא במהלך הביקור הראשון. בכל מקרה הדגימה תישלח לבדיקה פתולוגית במעבדה.
בדיקות נוספות לאחר אבחון
אם נמצא בביופסיה שהנגעים קשורים בזיהום בווירוס הפפילומה, יש צורך לשלול מחלות נוספות המועברות במין ולהשלים בדיקות דם.
אם התגלה בביופסיה כי מדובר בגידול ממאיר (סרטני), הרופא יפנה אותך לבדיקות נוספות כדי לקבוע אם מחלתך ממוקמת בפין בלבד או התפשטה לאיברים נוספים. ייתכן שתקבל הפניה לאחת או יותר מהבדיקות הבאות:
- בדיקות מעבדה (דם, שתן).
- בדיקות דימות (CT, MRI, PET-CT, אולטרה-סאונד, צילום חזה)
- ביופסיה של קשרית לימפה - אם הסרטן התפשט עמוק בתוך הפין, בדרך כלל יהיה צורך לבדוק אם הוא התפשט גם לבלוטות הלימפה הסמוכות במפשעה. ניתן ליטול מהן ביופסיה באמצעות שאיבת מחט עדינה FNA)), ביופסיית מחט (FNB) או על ידי ניתוח להסרתן (ביופסיה כירורגית).
מידע מפורט על הבדיקות השונות ניתן למצוא כאן.
המתנה לתוצאות הבדיקות
ייתכן שיחלפו כמה ימים או כמה שבועות עד שכל תוצאות הבדיקות יתקבלו ועד פגישת העדכון עם הרופא או הרופאה. תקופת ההמתנה עלולה להיות מלווה בחששות ובמתח, לכן מומלץ להיעזר בבני משפחה או בחברים קרובים לתמיכה וסיוע.
האגודה למלחמה בסרטן מפעילה את 'טלתמיכה'®, מוקד תמיכה טלפוני בעברית וברוסית. המוקד מעניק סיוע מיידי ראשוני לחולי וחולות סרטן ולקרוביהם הנמצאים במצוקה נפשית וזקוקים לתמיכה ולאוזן קשבת. צוות המוקד מפנה לטיפול בבית החולים או בקהילה לפי הצורך. ניתן לפנות למוקד בטל': 1-800-200-444.
סוגים של סרטן הפין
גידולים שפירים של הפין
קונדילומה (Condyloma)
קונדילומה היא יבלת באיבר המין, לרוב בגודל של כמה מילימטרים בודדים, אבל חלקן יכולות להיות גם בגודל של 2 סנטימטרים ויותר. לרוב מופיע כקבוצת נגעים ולא נגע בודד. קונדילומות נגרמות מזיהום בסוגים מסוימים של נגיף הפפילומה האנושי .(HPV) נגעים אלה עלולים להדביק את בת/בן הזוג ולכן חשוב להיבדק ולהימנע ממגע מיני עד לבדיקתם.
פפולוזיס בוונואיד (Bowenoid papulosis)
נגעים מסוג זה נראים כקשריות קטנות, לרוב חומות על ציר הפין או הפוביס (האזור הסמוך לבסיס איבר המין) והם עשויים להיראות כמו יבלות. מצב זה קשור לזיהום הנוצר מנגיף הפפילומה, ונוטה להתרחש בגברים צעירים ופעילים מינית. לעיתים מצב זה דומה לגידול סרטני בשלב מוקדם מסוג קרצינומה. בדרך כלל פפולוזיס בוונואיד אינו גורם לתסמינים, והוא אפילו יכול להיעלם מעצמו לאחר כמה חודשים. אבל במקרים נדירים, אם הנגע אינו חולף ואינו מטופל, הוא עלול להתפתח לסרטן ולכן יש לפנות לבדיקת רופא. חשוב להימנע ממגע מיני עד לבדיקת הנגעים משום שהם עלולים להיות מידבקים.
קרצינומה לא פולשנית של תאי הקשקש (CIS - Carcinoma in situ או SCCIS)
שלב טרום סרטני של תאי הקשקש של הפין (SCC). בשלב זה, הגידול הוא מקומי והתאים הסרטניים נמצאים רק בשכבות העור העליונות (באפידרמיס). מאופיין כנגע אדום-חום, לרוב מתוחם היטב, מכוסה בקשקשת או בגלד.
שם המחלה עשוי להשתנות בהתאם למיקום על הפין:
CIS של העטרה נקראת לפעמים Erythroplasia of Queyrat.
CIS על ציר הפין נקראת גם מחלת בואן Bowen's disease)).
קרצינומה של תאי הקשקש (SCC - Squamous cell carcinoma)
כ-95% ממקרי סרטן הפין מתחילים בתאי עור שטוחים הנקראים תאי קשקש. קרצינומה של תאי קשקש יכולה להתחיל בכל מקום על הפין, ולרוב מתחילה על העורלה (בגברים שלא נימולו) או על העטרה. גידולים אלו נוטים להתפתח לאט. אם הם מאובחנים בשלב מוקדם, סיכויי הריפוי גבוהים.
קרצינומה ורוקוזית (Verrucous carcinoma)
צורה נדירה של גידול סרטני בתאי הקשקש, הידועה גם בשם Buschke-Lowenstein tumor. הגידול נראה כמו יבלת ועשוי להתפתח בכל אזור על הפין. הוא נוטה להתפתח לאט, אך ללא טיפול עשוי להגיע לממדים גדולים (מספר סנטימטרים). הגידול יכול לחדור לעומק הרקמה ולעיתים רחוקות מתפשט לאיברים אחרים בגוף.
מחלת פאג׳ט שמחוץ לשד (Extra-mammary paget disease)
סוג נדיר של קרצינומה תוך-אפידרמלית. המחלה מערבת לרוב את השכבות העליונות של העור החיצוני (האפידרמיס) באזורים עשירים בבלוטות זיעה, כמו העור סביב איברי המין. המחלה מתאפיינת ברובד אדום, פצע אדמומי, מתקלף, עם גבולות ברורים, בקוטר מספר סנטימטרים. הנגע יכול להיות ביטוי של גידול ראשוני בעור, או להיות משני לגידול פנימי במערכת העיכול או מערכת השתן. ללא טיפול הנגע גדל בהדרגה במשך מספר שנים.
קרצינומה של תאי הבסיס (BCC - Basal cell carcinoma)
סוג נוסף של סרטן עור שיכול באופן נדיר מאוד להתפתח על הפין. זהו סוג סרטן המהווה רק חלק קטן מכלל מקרי סרטן הפין. גדל לאט ולעיתים רחוקות מאוד מתפשט לאיברים אחרים בגוף.
אדנוקרצינומה (Adenocarcinoma)
סוג נדיר ביותר של סרטן הפין. מתפתח מבלוטת זיעה או מתוך רקמה בלוטית אחרת הנמצאת על העור לאורך ציר הפין.
מלנומה (Melanoma)
מלנומה היא סוג של סרטן עור שמתחיל במלנוציטים, התאים שיוצרים את הגוון החום בעור שעוזר להגן עליו מפני קרינת השמש. רק חלק קטן מאוד ממקרי סרטן הפין הם מלנומות. חשוב לאבחן מלנומה בשלב מוקדם משום שגידולים מסוג זה נוטים לגדול ולהתפשט במהירות.
מידע מפורט על מלנומה ראו כאן.
סרקומה Sarcoma))
מספר קטן מאוד של מקרי סרטן הפין הם מסוג סרקומה. גידולים אלו מתפתחים בכלי דם, שריר חלק או תאי רקמת חיבור אחרים על הפין ומטופלים בהתאם.
מידע מפורט על סרקומה של הרקמות הרכות ראו כאן.
קביעת שלב ודרגת המחלה
שלב המחלה
שלב המחלה (stage) הוא מונח המשמש לתיאור היקפו של הגידול הסרטני ומידת התפשטותו אל מעבר למיקומו הראשוני. ידיעת סוג הגידול הסרטני והשלב שבו נמצאת המחלה מסייעת לרופאים להחליט מהו הטיפול הטוב ביותר עבורך. שלב המחלה נקבע לאחר ביצוע הביופסיה וביצוע בדיקות דימות.
שלבי המחלה על פי ה-NCCN (שיטת TNM), T- גידול, -N מעורבות בלוטות לימפה, -M גרורות:
שלב 0: גידול לא חודרני (in situ) שמוגבל רק לאפידרמיס (השכבה העליונה של עור הפין).
שלב 1: הגידול חדר את רקמות העור העליונות של הפין, ולא חדר לכלי לימפה, עצב או כלי דם בפין (a1T).
שלב 2A : מחולק לשני מקרים:
- הגידול חדר את רקמות העור העליונות של הפין, וחדר לכלי לימפה, עצב או כלי דם בפין (T1b).
- הגידול חדר אל תוך הרקמה הספוגית של הפין (corpus spongiosum), דרכה עוברת צינורית השתן, ולא התפשט לבלוטות לימפה או איברים מרוחקים (T2).
שלב B2: הגידול חדר לתוך הרקמות העמוקות של הפין (corpus cavernosum), ולא התפשט לבלוטות לימפה או איברים מרוחקים (T3).
שלב 3: הגידול חדר לתוך הרקמה הספוגית ו/או הרקמות העמוקות של הפין וגם לבלוטות לימפה סמוכות ((T1-T3 ,N1-N2.
שלב 4: מחולק לשני מקרים:
- הגידול התפשט לרקמות סמוכות לפין, כמו הערמונית, שק האשכים או האגן, עם או ללא מעורבות של בלוטות לימפה (T4, any N).
- הגידול שלח גרורות לאיברים מרוחקים בגוף, כמו בלוטות לימפה מרוחקות, או איברים אחרים, כמו עצמות וריאות (Any T יחד עם בלוטת לימפה (N) או גרורות (M)).
תכנון הטיפול
תכנון הטיפול המיטבי ייעשה, בדרך כלל, על ידי צוות רב־תחומי הכולל רופאים ורופאות מתחומי רפואת עור, כירורגיה, רדיולוגיה, פתולוגיה ואונקולוגיה. כדי לתכנן את הטיפול הטוב ביותר עבורך, הם יתחשבו בכמה גורמים, לרבות הגיל ומצבך הבריאותי הכללי, סוג המחלה ובשלב המחלה (כלומר, במיקום הגידול, היקפו ומידת התפשטותו ברחבי הגוף). במסגרת תכנון הטיפול, הרופא או הרופאה המטפלים ישוחחו איתך על דרך הטיפול המתאימה ביותר. אם יש צורך להחליט על דרך טיפול אחת, חשוב לקבל את כל המידע על דרכי הטיפול האפשריות. ניתן לשאול את הצוות הרפואי כל שאלה בנוגע לטיפול ולתופעות הלוואי הכנת שאלות מראש ונוכחות של אדם קרוב (חבר/ה או בן או בת משפחה) בפגישה עם הצוות הרפואי יכולות לעזור בבירור כל הפרטים ולזכור את תוכן הפגישה.
ניתן למצוא באתר האגודה למלחמה בסרטן דף מידע בנושא עצות לקראת פגישה עם הרופא.
מטרות הטיפול, יתרונות הטיפול וחסרונותיו
חשוב לזכור שהטיפול מותאם באופן אישי לכל אדם, והוא משתנה בהתאם למחלה ולמצב הכללי של המטופל. לפני קבלת טיפול כלשהו יש לוודא שקיבלת מהצוות הרפואי הסבר על סוג הטיפול והיקפו, מטרותיו, יתרונותיו וחסרונותיו, הסיכונים ותופעות לוואי הכרוכות בו וטיפולים אפשריים אחרים.
לטיפול שהוצע יכולות להיות מטרות שונות, בהתאם למצב הבריאותי של המטופל ולשלב המחלה: טיפולים שמטרתם לרפא את המחלה; טיפולים שמטרתם לשלוט במחלה ולאפשר חיים לצידה לפרק זמן ארוך, גם אם המחלה אינה ניתנת לריפוי; טיפולים שנועדו להקל את התסמינים ולשפר את איכות החיים. בכל מקרה, כדאי לדון עם הרופא/ה על אפשרויות הטיפול, להבין ולשקול את היתרונות והחסרונות שלו.
חוות דעת רפואית נוספת
זכותו של כל אדם לבקש ולקבל חוות דעת רפואית נוספת, על פי סעיף 3 לחוק זכויות החולה, תשנ"ו־1996: "מטופל זכאי להשיג מיוזמתו דעה נוספת לעניין הטיפול בו; המטפל והמוסד הרפואי יסייעו למטופל בכל הדרוש למימוש זכות זו". המימון לחוות דעת נוספת אינו כלול בסל הבריאות. ניתן לבדוק האם ניתן לקבל החזר דרך ביטוח משלים של קופת חולים או דרך ביטוח בריאות פרטי.
לקראת הפגישה לקבלת חוות דעת נוספת, כדאי להכין מראש רשימת שאלות ולהגיע בלוויית אדם קרוב. כך אפשר להבטיח שכל הנושאים המדאיגים אותך יובהרו בפגישה.
מתן הסכמה מדעת
לאחר קבלת הסבר על הטיפול יש לחתום על טופס הסכמה מדעת – מסמך הצהרה שבו מובעת הסכמה לקבל את הטיפול מהצוות הרפואי. לא יינתן לך טיפול רפואי ללא הסכמתך וללא חתימתך על הטופס.
טיפול מקומי
טיפול מקומי ניתן בנגעים עוריים שטחיים וגידולים סרטניים בשלב מוקדם, שלא חדרו את שכבות העור העליונות. בכל סוגי הטיפולים יש להמשיך במעקב צמוד עם הרופא המטפל כדי לוודא את נסיגת הנגעים ולזהות מוקדם סימני הישנות או הופעת נגעים חדשים.
טיפול כימותרפיה מקומי
משחת פלואורואורציל - (Fluorouracil (5FU (אפודיקסEfudix® - ®*)
*או תרופות המכילות חומר פעיל זהה, בעלות שמות מסחריים אחרים.
הטיפול מתבצע במריחה של המשחה על האזור הנגוע, לרוב פעמיים ביום למשך מספר שבועות (3-6 שבועות), בהתאם להנחיית הרופא. השימוש במשחה הוא בטוח. תופעות לוואי עשויות לכלול תגובה מקומית של גירוד, אדמומיות, תחושת שריפה, קילוף עור חמור, נפיחות ופריחה.
טיפול באימונותרפיה מקומית – אימיקוימוד (Imiquimod)
אימיקוימוד, נקרא גם אלדרה, הוא קרם טיפולי הפועל על ידי הפעלה ממוקדת של מערכת החיסון בעור נגד תאים סרטניים ותאים נגועים בנגיפים. מנגנון הפעולה הייחודי של תרופה זו מבוסס על הגברת התגובה החיסונית באזור המריחה, מה שמאפשר לגוף להילחם באופן יעיל בנגעים שטחיים, כגון Bowen’s Disease, Bowenoid Papulosis , ויבלות באיברי המין. הטיפול כולל מריחה של שכבה דקה מהקרם על האזור הנגוע, בדרך כלל 3-5 פעמים בשבוע למשך תקופה של כ-16 שבועות או לפי הנחיית רופא עור מוסמך.
יש לציין, הטיפול באימיקוימוד אינו כלול בסל התרופות בישראל.
טיפול פוטודינמי
בטיפול פוטודינמי (PTD) עור הפין נמרח בחומר מיוחד, ולאחר מכן נעשה שימוש בקרן אור במטרה להרוס תאים סרטניים. הטיפול ניתן בשלב מוקדם של המחלה. המשחה נמרחת על האזור בין שלוש לשש שעות לפני הטיפול. לאחר מכן, הטיפול ניתן במשך זמן מוגבל המשתנה בהתאם למקור האור. לעיתים, יש צורך יותר מטיפול אחד. טיפול פוטודינמי אינו מבוצע בכל המרכזים הרפואיים.
למידע נוסף בנושא טיפול פוטודינמי.
טיפול בהקפאה
טיפול בהקפאה (Cryotherapy)נקרא גם "קריואבלציה" או "קריותרפיה". בטיפול זה מקפיאים את הנגע בעזרת חנקן נוזלי, וכך גורמים להרס הגידול.
טיפול זה מתאים ליבלות ולנגעים טרום סרטניים בלבד והוא נפוץ פחות כטיפול בסרטן הפין. לעיתים משלבים אותו עם טיפולים נוספים לנגעים מסוג פפולוזיס בוונואיד (Bowenoid papulosis).
ניתוח
ניתוח הוא הטיפול הנפוץ ביותר בסרטן הפין אשר אינו גרורתי. על פי שלב הגידול נקבע אם יש צורך בניתוח כריתה מקומית, חלקית או מלאה. אם הסרטן התגלה כשהוא קטן ולא התפשט, לעיתים קרובות ניתן לטפל בו ללא צורך להסיר חלק מהפין. אם הסרטן נמצא בשלב מתקדם יותר, ייתכן שיהיה צורך להסיר חלק מהפין או את כולו יחד עם הגידול. הצוות ישוחח איתך על אפשרויות הטיפול המעניקות את הסיכוי הטוב ביותר לרפא את המחלה תוך שמירה ככל הניתן על מבנה הפין.
כריתה מקומית פשוטה (ממוקדת לגידול)
אם הגידול נמצא בשכבות העור העליונות של האפידרמיס והדרמיס, כשהוא קטן ולא מפושט, לעיתים קרובות ניתן יהיה להסיר את האזור הנגוע ומעט רקמה בריאה סביבו. טיפולים אלו ניתנים במסגרת אשפוז יום, לרוב בהרדמה מקומית.
כריתה מקומית רחבה
במקרים שבהם הגידול הסרטני התפשט לאזור רחב יותר בשכבות העור ניתן לטפל בו באמצעות כריתה מקומית רחבה, שבה מסירים את כל הגידול הסרטני עם גבולות רקמה בריאה סביבו. הליך זה נקרא גם כריתה עם "שוליים רחבים נקיים". הסרת גבולות הרקמה הבריאה חיונית כדי להפחית את הסיכון לחזרת המחלה בעתיד. אם הגידול יימצא על העורלה או העטרה, לרוב יהיה צורך להסיר אותם. כריתה של העטרה נקראת Glansectomy, כריתה של העורלה נקראת Circumcision או "מילה". ניתוח זה מחייב הרדמה כללית ושהייה קצרה בבית החולים. במקרים שבהם לא נשאר מספיק עור כדי לכסות את האזור המנותח, ניתן לבצע השתלת עור מחלק אחר בגוף או מתלה ( הזזה של רקמת עור מאזור אחד לאחר).
ניתוח מוס Mohs surgery))
ניתוח מוס אפשרי בחלק מהמקרים שבהם כריתה רחבה היא בעייתית, אך יש חשיבות להסרה מלאה של הגידול. בטכניקה זו כורתים את הגידול עם מעט רקמה סביבו, ודגימות מהשוליים נבדקות באופן מיידי, תחת מיקרוסקופ תוך כדי הניתוח. אם הדגימה מכילה תאים סרטניים, המנתח באותו מהלך ניתוח מסיר שכבה נוספת לבדיקה. תהליך זה חוזר על עצמו עד שדגימות העור הנבדקות משולי הגידול נקיות מסרטן. זוהי טכניקה שמתבצעת על ידי רופאים שהוכשרו בסוג הניתוח הספציפי הזה.
כריתה חלקית או מלאה (Partial Penectomy/total Penectomy)
ניתוח זה מבוצע אם הגידול הסרטני גדול ומכסה חלק נרחב מהפין. לרוב הטיפול יינתן בשילוב עם כימותרפיה, אימונותרפיה ו/או קרינה. היקף הניתוח תלוי במיקום הגידול הסרטני ובמידת התפשטותו. הכריתה יכולה להיות חלקית אם הגידול בקצה הפין, או כריתה מלאה של הפין כולו אם הגידול הסרטני קרוב לבסיס הפין. אם הגידול התפשט לאשכים, לעיתים יש צורך להסיר גם את שק האשכים (Orchiectomy), גברים שעברו הליך זה חייבים ליטול תוספי טסטוסטרון למשך כל חייהם. כיום כריתה חלקית או מלאה אינה שכיחה, היות וברוב המקרים הרופאים מצליחים לשמר את הפין.
ניתוח שחזור פין
אפשר לבצע ניתוח שחזור לאחר כריתה, אם אין סימנים להתפשטות המחלה לאזורים אחרים בגוף. לעיתים פעולת השחזור מצריכה ניתוח נוסף. הטכניקות שבהן ישתמש המנתח כוללות לקיחת עור מהזרוע בשיטה מיקרו-כירורגית (ניתוח זעיר) ושימוש בו לצורך יצירת פין חדש. בשיטה המיקרו-כירורגית מצליחים בדרך כלל לחבר את העצבים ליצירת תחושה בפין המשוחזר כדי לאפשר גירוי מיני. זקיפת האיבר מושגת על ידי מתקן סיליקון ייעודי.
כריתת בלוטות לימפה
במקרים של חשד להתפשטות הסרטן לקשריות לימפה במפשעה ייתכן שיוחלט על הסרתן או אף הסרה של קשריות לימפה באגן.
לפני הניתוח
לפני הניתוח ייערכו לך בדיקות שיקבעו את כשירותך להרדמה ולניתוח. הצוות הרפואי ידריך אותך על ההליך הניתוחי, יתרונותיו וסיכונים אפשריים הכרוכים בו, ומה לצפות לאחריו. יש להתאשפז ביום הניתוח או יום לפניו. לפני הניתוח מתקיימת שיחה עם הרופא או הרופאה המרדימים בנושא ותתבקש לחתום על טופס הסכמה.
לאחר הניתוח
הצוות במחלקה יעודד אותך להתחיל לנוע מוקדם ככל האפשר, כחלק הכרחי מתהליך ההחלמה. גם אם נאלצים להישאר במיטה, חשוב לבצע תנועות רגליים שגרתיות ולבצע נשימות עמוקות בהדרכת צוות הפיזיותרפיה.
במחלקה
ייתכן אשפוז של מספר ימים במחלקה לצורך התאוששות וטיפול בנושאים אלה:
- צנתר שלפוחית שתן (קתטר) - מנקז את השתן לשקית חיצונית. הצנתר יישאר עד כ-10 ימים בכדי למנוע זיהום ולאפשר התאוששות מיטבית באזור המנותח.
- צינוריות ניקוז – במקרה של הסרת בלוטות לימפה, לרוב מחוברות צינוריות ניקוז לאזור המפשעה, כדי לנקז ממנו נוזלים. לאחר שכמות הנוזלים בגוף פוחתת - יוסרו הצינוריות.
- תפרים - יתמוססו מעצמם או יוסרו כעבור 10-7 ימים.
- טיפול בחתך הניתוחי - ייתכן שהחתך יחבש בתחבושת אותה יש להחליף בצורה סדירה במשך מספר ימים. ייתכן שהאזור לא ייחבש, וניקיון האזור יישמר על ידי שטיפה עדינה עם נוזל ייעודי כשלוש פעמים ביום עד השחרור. לאחר השחרור, יש להמשיך לשמור על אזור המפשעה נקי ויבש.
כאבים ושינויים בתחושה
לאחר הניתוח אתה עלול לחוש בכאבים, נפיחות או אי נוחות באזור הניתוח במשך כמה ימים. תקבל משככי כאבים בהתאם לכל סוגי הכאב, יכול להיות שתחילה תקבל אותם באמצעות זריקה או עירוי ובהמשך באמצעות כדורים או נוזל לבליעה בהתאם לצורך. כמו כן, יכול להיות שתחווה חוסר תחושה באזור המנותח עקב השפעת הניתוח על העצבים, מצב זה צפוי להשתפר אחרי כמה חודשים.
זיהום
יש לשים לב לסימני זיהום כתוצאה מהניתוח, תחושת חמימות, אודם נפיחות והפרשות מאזור הניתוחי, כמו כן חום גוף מעל c 38°. בהופעת אחד או יותר מהתסמינים, פנה לצוות הרפואי.
שינויים בפעילות מעיים
ייתכן שלא יהיו יציאות במשך כמה ימים לאחר הניתוח, זוהי תופעה רגילה למדי. אם אתה סובל מעצירות, יציאות קשות או כואבות, יש לדווח על כך לצוות הרפואי.
השחרור הביתה
משך ההחלמה תלוי בהיקף הניתוח שעברת, לא תוכל לשוב לפעילות רגילה מיד עם השיבה הביתה, עם זאת חשוב לשמור על תנועה ולהיות קשובים לצורכי הגוף ולזמני מנוחה.
בדיקת מעקב
כעבור 6-4 שבועות תבקר במרפאת החוץ כדי לבדוק את החלמת העור ולשוחח על בעיות שעלו בפרק הזמן שחלף.
טיפול כימי (כימותרפיה)
בטיפול זה ניתנות תרופות כימיות (הנקראות גם "תרופות ציטוטוקסיות") במטרה להרוס את תאי הגידול הסרטני. ייתכן שייעשה שימוש בתרופה אחת או בשילוב של כמה תרופות יחד.
במקרים של גידול מתקדם אשר התפשט אל קשריות הלימפה במפשעה או באגן נהוג לתת משלב של תרופות כימותרפיות, לרוב שילוב טקסול, איפוספמיד וציספלטין (משלב TIP) אשר ניתנות בעירוי לווריד. הטיפול הכימותרפי יכול להינתן לפני הניתוח (טיפול טרום ניתוחי או ניאו-אדג'ובנטי) או אחרי הניתוח (טיפול אדגו'בנטי). הטיפול ניתן במחזורים של 3 שבועות ולרוב נותנים עד 4 מחזורי טיפול.
טיפול כימי לסרטן מתקדם בפין לרוב יינתן בעירוי לווריד, ויכול לכלול את התרופות:
ציספלטין) Cisplatin – אביפלטין® - ®(*Abiplatin
איפוספאמיד - Ifosfamide (איפו-סל® - ®IFO-CELL; הולוקסאן® - ®Holoxan)
פּאקליטקסל - Paclitaxel (טקסול® - ®*Taxol)
*או תרופות המכילות חומר פעיל זהה, בעלות שמות מסחריים אחרים.
תופעות לוואי
תופעות לוואי עיקריות של הטיפול הכימי יכולות לכלול עייפות, זיהום, בחילות והקאות, נשירת שיער, אובדן תיאבון, שלשולים ונימולים בידיים ורגליים. חשוב לזכור, שכיום יש טיפולים המפחיתים את עוצמת תופעות הלוואי ומקלים את התחושה הכללית, ובדרך כלל הן חולפות לאחר סיום הטיפול.
ניתן למצוא מידע נוסף על הטיפול הכימי ותופעות הלוואי בדף המידע "הטיפול הכימי - כימותרפיה" ובדפי מידע מפורטים על תרופות, שאותם ניתן למצוא באינדקס התרופות.
אימונותרפיה
כחלק ממנגנון ההתפתחות של מחלת הסרטן, תאי הגידול מפתחים מנגנוני התחמקות ממערכת החיסון. אימונותרפיה היא שם כולל לתרופות העוקפות את מנגנוני ההתחמקות הללו של תאי הסרטן, ובכך מאפשרות למערכת החיסון של הגוף לפעול נגד תאי הגידול ולחסל אותם.
קראו עוד על טיפולים ביולוגיים ואימונותרפיה המאושרים בסל הבריאות עבור סרטן העור, מלנומה ועבור סרקומה באזור הפין.
טיפול בקרינה (רדיותרפיה)
בטיפול זה נעשה שימוש בקרינת רנטגן בעוצמה גבוהה ההורסת את התאים הסרטניים תוך גרימת נזק מועט ככל האפשר לתאים הבריאים. הקרינה יכולה להיות חיצונית (באמצעות מכשיר קרינה) או פנימית (נקרא "ברכיתרפיה"). טיפול זה מוצע בעיקר במקרים שבהם הגידול בשלב מתקדם או כאשר המצב הבריאותי לא מאפשר ניתוח. לעיתים, טיפול בקרינה ניתן לפני ניתוח במטרה להקטין את היקף הגידול. במקרים אחרים, הוא יינתן לאחר ניתוח לאזור הפין ובלוטות הלימפה כדי להשמיד תאים סרטניים שנותרו וכך להקטין את הסיכון לחזרת המחלה.
טיפול בקרינה ניתן גם במטרה לטפל בתסמינים, כגון כאב, אם המחלה התפשטה לאזורים אחרים בגוף, כמו העצמות.
קרינה חיצונית
קרינה חיצונית ניתנת בסדרת טיפולי יום ביחידת הקרינה של בית החולים. הטיפול מתוכנן בקפידה ולעיתים מכינים מראש תבנית כדי להחזיק את הפין באותו מיקום בדיוק בכל טיפול. לרוב נעשה שימוש בכיסוי מגן עבור האשכים והמפשעה. הטיפול בקרינה אינו כרוך בכאב, אך יש לשכב ללא תזוזה במשך כמה דקות. הטיפול אינו גורם לפליטה של קרינה מהגוף, ובסיום הטיפול ניתן לשהות בסביבת אנשים אחרים, כולל ילדים. תופעות הלוואי עשויות לכלול שינויים מקומיים בעור, אדמומיות, רגישות והעור עשוי להתקלף. בנוסף, עשויה להיות תחושת צריבה בזמן מתן שתן ובטווח הרחוק עשויה להתרחש היצרות של צינורית השתן (השופכה) ולגרום לקשיים במתן שתן. ניתן לטפל בתופעה זו באמצעות ניתוח להרחבת האזור.
קרינה פנימית (ברכיתרפיה)
טיפול זה מתבצע באמצעות שתלים רדיואקטיביים קטנים (גרגירים הפולטים קרינה) המונחים בזהירות באזור הנגוע של הפין. הטיפול לרוב מוצע כאשר הגידול קרוב לעטרה וגודלו עד 4 ס"מ. פעולה זו נעשית בהרדמה מלאה או חלקית (הרדמה אפידורלית). השתלים הרדיואקטיביים נשארים במקומם למשך כמה ימים או שבועות, תלוי במינון הקרינה. לרוב, כאשר המינון גבוה, תישאר כמה ימים באשפוז (כ-4-5 ימים) כדי לא לחשוף אחרים לקרינה. לעיתים מוחדרת צינורית שתן (קתטר) בתחילת הטיפול כדי לאפשר הטלת שתן ולמניעת היצרות צינורית השתן במהלך הטיפול. הקתטר מוצא בסיום הטיפול. תופעות הלוואי עשויות לכלול נפיחות וכאב קל, דימום קל, עייפות, שינויים ביציאות, צריבה וקושי במתן שתן.
למידע נוסף על הטיפול בקרינה לאזור האגן (רדיותרפיה).
טיפול תומך (פליאטיבי)
טיפול תומך (או טיפול פליאטיבי) הוא טיפול שניתן במשך כל שלבי הטיפול האונקולוגי במטרה לסייע בהתמודדות עם המחלה, התסמינים שלה ותופעות הלוואי של הטיפולים השונים. הטיפול התומך מסייע בשמירה על איכות החיים של החולה ובהקלת תסמינים גופניים, כגון כאב, קוצר נשימה, הפרעה בשינה, בחילות והקאות, עצירות, שלשולים ועוד. בנוסף, הטיפול התומך נותן מענה לצרכים הרגשיים והפסיכולוגיים של החולה ובני משפחתו, והוא ניתן בדרך כלל על ידי צוות רב-תחומי. ישנם אנשי צוות נוספים בבתי החולים שיכולים לסייע בתחומים כגון תזונה, פיזיותרפיה ומתן שירותים סוציאליים שונים.
כדאי לדעת שהטיפול התומך יכול להינתן לצד הטיפול הכימי, הקרינתי או הטיפול הממוקד. גם אם הוחלט שלא לקבל טיפול לגידול עצמו, או במצב שמוצו אפשרויות הטיפול בסרטן, חשוב להמשיך לקבל טיפול תומך להקלת התסמינים.
במצבים מתקדמים של המחלה הטיפול התומך יכול להתאים גם למטופלים המעדיפים להישאר בביתם במסגרת הוספיס וגם למטופלים הבוחרים להתאשפז בהוספיס. הטיפול כולל את כל ההיבטים של צורכי המטופל והמשפחה: היבטים פיזיים (שיכוך כאבים וכו'), פסיכולוגיים ורגשיים.
רפואה משלימה ומשולבת
המונח רפואה משלימה (משולבת, אינטגרטיבית) מתייחס למגוון טיפולים, כגון דיקור סיני (אקופונקטורה), נטורופתיה, דמיון מודרך ועוד, הניתנים בנוסף על הטיפולים הרפואיים המקובלים נגד מחלת הסרטן. מחקרים מראים שגישת הטיפול האינטגרטיבית עשויה לתרום לשיפור איכות החיים של מטופלים ומטופלות בתקופת ההתמודדות עם המחלה והטיפולים. אם ברצונך להיעזר בטיפולי רפואה משלימה, חשוב להתייעץ עם הרופא או הרופאה המטפלים ועם רופאים מומחים ברפואה משלימה כדי לבחון מהי דרך הטיפול הטובה ביותר עבורך, ואם שיטות רפואה משלימה עשויות לסייע בהשגת יעדי הטיפול.
למידע נוסף: דף מידע 'רפואה משלימה וסרטן' ורשימת מרפאות רפואה משלימה ואינטגרטיבית ברחבי הארץ ; פורום רפואה משלימה ומשולבת.
התמודדות עם שינויים בעקבות הטיפולים
שינויים גופניים
חלק מהניתוחים משנים לחלוטין את מראה הפין. הצוות הרפואי יכול לספק הסבר לגבי הניתוח והשינויים באזור. ייתכן כי תתקשה להתמודד עם השינויים בגופך, גם אם הרופא הסביר מראש למה לצפות. ייתכן שתזדקק לתקופה של הסתגלות לשינוי, וזו תחושה נורמלית.
למידע מפורט על התמודדות רגשית עם מחלת הסרטן ראו כאן.
לאגודה למלחמה בסרטן מרכזי תמיכה "חזקים ביחד" וסניפים ברחבי הארץ שבהם מתקיימות קבוצות תמיכה ופעילויות אחרות, כגון הרצאות, סדנאות, חוגי גוף-נפש ועוד. כל הפעילות ניתנת ללא תשלום. לפרטים נוספים ניתן לפנות למחלקת שיקום של האגודה למלחמה בסרטן, בטל. 03-5721670 או בדוא"ל: .hazakim.giva@cancer.org.il
מיניות
רוב הטיפולים בסרטן הפין לא ישפיעו על יכולתך לקיים יחסי מין, אך במקרה של כריתת פין חלקית או מלאה יחסי המין עשויים להיות מושפעים מהניתוח. מצב זה עלול להיות מתסכל ומורכב, אך עם הזמן תוכל למצוא את הדרך להשלים עם המצב ולמצוא פתרונות יעילים להתמודדות. במקרים כאלו מומלץ לשוחח עם בן או בת הזוג על תחושותיך האישיות ועל השינויים שעשויים להיווצר במערכת היחסים. כמו כן, בשל מורכבות הנושא, מומלץ לשוחח עם מטפלת במיניות באגודה למלחמה בסרטן או עם רופא מטפל או אחות שיוכלו לסייע לך ולבת או בן הזוג להתמודד עם השינויים.
ייעוץ בנושאי דימוי גוף, מיניות, אינטימיות ופוריות לחולי/ות סרטן, לבני/בנות זוגם/ן ולמי שאינו בקשר זוגי, בכל הגילים – באגודה למלחמה בסרטן. הייעוץ כולל מידע על השפעות מחלת הסרטן על המיניות והפוריות, מידע על אפשרויות טיפול ושיקום התפקוד המיני וכן הפניה למומחים מקצועיים נוספים. השירות ניתן על ידי מטפלת במיניות בעברית, רוסית ואנגלית, בפגישה אישית, בשיחת טלפון או בזום, ללא תשלום וללא צורך בהפניה. ניתן לפנות בטל': 03-5721643 או בדוא"ל: miniut@cancer.org.il
למידע מפורט: 'מיניות ופוריות הגבר', 'חיי אישות, זוגיות ופוריות – לגבר הדתי'. בפורום ייעוץ מיני ניתן להתייעץ עם מומחים בתחום.
הטלת שתן
במרבית המקרים ניתן לשלוט בהטלת השתן גם לאחר ניתוח, זאת מכיוון שטבעת השריר (המכונה שריר הסוגר) השולטת בזרימת השתן קרובה לשלפוחית השתן ואינה מושפעת מניתוח באזור הפין. אם הוסר חלק מהפין עצמו (כריתה חלקית) או כל הפין (כריתה מלאה), אופן הטלת השתן עשוי להשתנות. במקרים מסוימים כריתה חלקית מאפשרת מתן שתן רגיל יחסית. במקרים אחרים, בהם נעשתה כריתה מלאה, יהיה צורך לשבת כדי להטיל שתן. הצוות המטפל ישוחח איתך על כך בהתאם לטיפול שתקבל. חשוב לשוחח עם הצוות על כל בעיה המתעוררת בהטלת שתן.
בצקת לימפטית
בחלק מהמקרים שבהם בלוטות הלימפה במפשעה מוסרות או מטופלות בקרינה עלולה להתפתח בעיה בניקוז הנוזלים מהרגליים או משק האשכים. כיום משתדלים להימנע במידת האפשר מהסרת בלוטות לימפה, וכך פוחת הסיכון לבצקת לימפטית. עם זאת, עדיין עשויה להתפתח בצקת כזו, ומומלץ להיוועץ בנושא זה עם הרופא או הרופאה המטפלים.
מידע נוסף בנושא בצקת לימפטית ניתן לקרוא כאן. חשוב לדעת כי הטיפול בבצקת לימפטית (לימפאדמה) נכלל בסל השירותים של קופות החולים. ניתן למצוא כאן רשימת פיזיותרפיסטים שהוסמכו לטפל בלימאפדמה.
מעקב
לאחר השלמת הטיפול יש להמשיך להיבדק בבדיקות מעקב שגרתיות, הכוללות בדיקות דם ובדיקות הדמיה. פגישות המעקב הן הזדמנות טובה לשוחח עם הרופא על חששות המתעוררים ולקבל מענה על שאלות שונות. אם בין הפגישות עם הרופא תסבול מבעיות כלשהן או תבחין בתסמינים חדשים, דווח על כך לרופא שלך או פנה אל בית החולים בהקדם האפשרי.
למידע מפורט למחלימים: 'עם הפנים לעתיד – מדריך למחלימים'.
ניתן להפנות שאלות למומחים בפורומים בנושאים שונים.
מחקרים וניסויים קליניים
מחקרים למציאת דרכים חדשות לטיפול יעיל בסרטן נערכים כל העת.
מחקרים כאלה נקראים מחקרים קליניים (או ניסויים קליניים) והם הדרך האמינה היחידה לבחינת טיפול חדש. לעיתים קרובות משתתפים במחקרים האלה כמה מרכזים רפואיים בארץ, ובדרך כלל גם מרכזים רפואיים במדינות אחרות.
מחקרים קליניים חשובים לא רק לשיפור הטיפול לטובת כל המטופלים בעתיד, אלא גם מעניקים סיכוי אמיתי לשיפור מצב המשתתף או המשתתפת במחקר. כמו כן, הם תורמים לקידום המאבק במחלת הסרטן ולהעמקת הידע הקשור למחלה. אם שיטת הטיפול הנבדקת במחקר מסוים תוכח כיעילה, היא עשויה להיות שיטת הטיפול המקובלת ולעזור לחולים רבים נוספים. יעילותם של רוב הטיפולים הנמצאים כיום בשימוש הוכחה בעבר במסגרת ניסויים קליניים.
אין מידע מוכח שהטיפול החדש הנבדק במחקר יביא לידי תוצאות טובות יותר, אך מקובל להציע טיפול חדש רק אם יש סיכוי סביר שתוצאותיו יהיו טובות יותר מהטיפול המקובל.
למידע נוסף על שלבי המחקר הקליני ועל השתתפות במחקר קליני, ראו כאן
לאגודה למלחמה בסרטן מאגר של מחקרים קליניים, המתעדכן באופן קבוע. במאגר מרוכזים מגוון המחקרים הקליניים המתבצעים במרכזים הרפואיים בישראל. המחקרים פתוחים לציבור המטופלים על פי תנאי הקבלה המפורטים בכל מחקר. ניתן לקבל פרטים ומידע נוסף במרכז המידע של האגודה בטל': 03-5721608 או בדוא"ל: info@cancer.org.il
