מהו סרטן הרחם?
סרטן הרחם (Uterine cancer) הוא שם המתייחס לכמה סוגי גידולים ממאירים המתפתחים ברקמת הרחם. הסוג השכיח ביותר הוא סרטן רירית הרחם (Endometrial cancer), המתפתח מהשכבה הפנימית של הרחם. סוג נדיר יותר הוא סרקומה של הרחם, המתפתחת משריר הרחם או מרקמות החיבור.
התסמין השכיח ביותר הוא דימום חריג מהנרתיק (אך חשוב לזכור שלא כל דימום מעיד על סרטן), וכן כאבים באזור האגן.
מטרתו של המידע המובא בהמשך הוא לשפוך אור על אבחון סרטן הרחם, סוגי הטיפולים, תופעות הלוואי וההתמודדות. עם זאת, מידע זה הוא כללי בלבד, ורק הצוות הרפואי המטפל בך ומכיר היטב את פרטי הרקע הרפואי שלך ואת נתוני מחלתך, יכול לייעץ לך בכל הנוגע לטיפול.
קראי בהרחבה מהו סרטן.
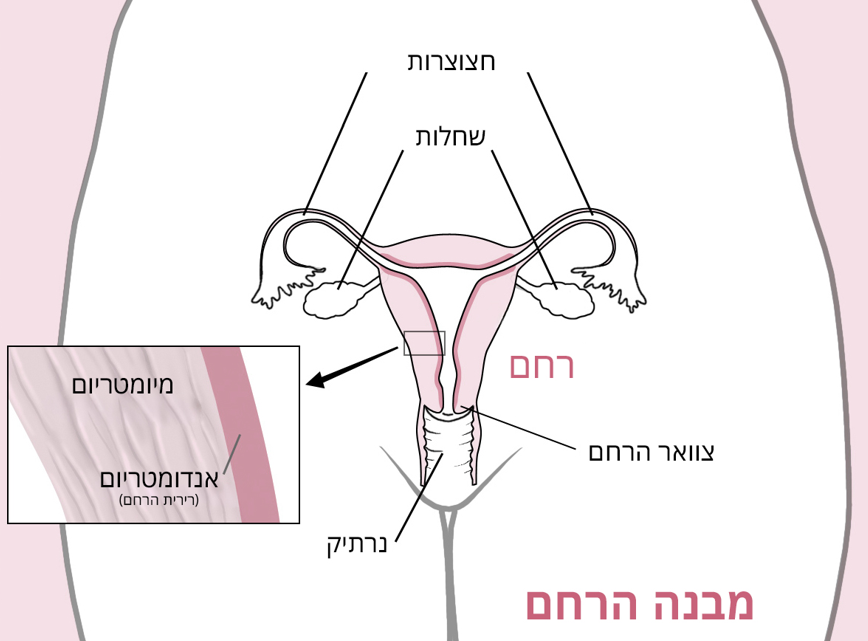
מבנה ותפקיד הרחם
הרחם הוא איבר שרירי דמוי אגס הנמצא בקצה העליון של הנרתיק, ובו מתפתח העובר בתקופת ההיריון. הרחם מורכב משלוש שכבות: אנדומטריום או רירית הרחם (שכבה פנימית), מיומטריום (השכבה העבה ביותר המורכבת כמעט כולה משריר) וסרוזה (השכבה החיצונית הדקה). במהלך שנות הפוריות של האישה השחלות משחררות ביצית מדי חודש, ורירית הרחם מתעבה לקראת היריון אפשרי. כאשר אין היריון, ציפוי רירית הרחם מופרש מהגוף דרך הנרתיק (וסת). תהליך זה מכונה "המחזור החודשי". המחזור נמשך עד גיל המעבר (מנופאוזה), כאשר השחלות של האישה מפסיקות לשחרר ביציות והרירית הופכת דקה ואינה פעילה.
השחלות נמצאות משני צדי הרחם. הן מייצרות את ההורמון הנשי אסטרוגן ומשחררות ביציות להפריה אפשרית. החצוצרות מחברות את השחלות לרחם ודרכן הביצית המופרית מועברת לרחם.
הרחם נתמך על ידי שרירי רצפת האגן. חלקו התחתון של הרחם נקרא "צוואר הרחם", והוא מתחבר לחלק העליון של הנרתיק (הוואגינה). סרטן שמתחיל בצוואר הרחם מתפתח בצורה שונה ומטופל באמצעים אחרים מסרטן הרחם.
סוגי גידולים ברחם
גידול יכול להיות שפיר או ממאיר (סרטני). גידול סרטני הוא ממאיר, כלומר הוא יכול לצמוח ולהתפשט לאיברים אחרים בגוף. גידול שפיר יכול לצמוח, אך בדרך כלל לא יתפשט לחלקי גוף אחרים.
גידולים שפירים
מצבים שפירים לא סרטניים של הרחם כוללים:
- שרירן (מיומה) ברחם (Uterine fibroids) - גידול שפיר בשריר הרחם.
- פוליפ שפיר (Benign polyp) - גדילה שפירה חריגה של תאים ברירית הרחם בצורת פוליפ.
- אנדומטריוזיס ( Endometriosis) - מצב בו רקמה הדומה לרירית הרחם מתחילה לצמוח באיברים אחרים, כגון השחלות והחצוצרות.
- היפרפלזיה (Endometrial hyperplasia) – עיבוי (שגשוג) של רירית הרחם. קיימים שני סוגים:
1. היפרפלזיה ללא אטיפיה Endometrial hyperplasia without atypia)): רירית הרחם עבה יותר, אך התאים כולם תקינים, וסביר מאוד שלא ישתנו אי פעם לסרטן. במרבית המקרים צמיחת יתר של תאים עשויה להיפסק מעצמה עם הזמן, אך ייתכן שיידרש לכך טיפול.
2. היפרפלזיה עם אטיפיה (:(Atypical endometrial hyperplasia התאים אינם תקינים (טיפוסיים). אם לא מטפלים בו סוג זה נוטה יותר להפוך לסרטני עם הזמן.
גידולים ממאירים
סרטן רחם נחלק לכמה סוגים:
אדנוקרצינומה
מרבית הגידולים הסרטניים ברחם מתחילים בדופן הפנימית של הרחם (אנדומטריום) ונקראים אדנוקרצינומה (adenocarcinoma ) של רירית הרחם. אדנוקרצינומה מאובחנת לרוב בשלב מוקדם והיא בעלת שיעורי ריפוי גבוהים.
תת-הסוג הנפוץ ביותר של אדנוקרצינומה של רירית הרחם הוא קרצינומה של רירית הרחם (endometrioid carcinoma). תתי-סוגים שכיחים פחות כוללים קרצינומה נסיובית (serous carcinoma), וסוג נדיר שנקרא תאים בהירים (adenocarcinoma clear cell), וקרצינוסרקומה שהיא תערובת של אדנוקרצינומה וסרקומה.
קרצינוסרקומה היא סוג נדיר של סרטן רירית הרחם. יש לו תכונות הן של סרטן רירית הרחם והן של סרקומה.
קרצינומה נסיובית, תאים בהירים וקרצינוסרקומה אינם קשורים לעודף אסטרוגן, והם נוטים לגדול במהירות רבה יותר ולחזור בשנית.
סרקומה של הרחם
סוג זה של סרטן הרחם מתפתח ברקמות התומכות של בלוטות הרחם או במיומטריום, שהוא שריר הרחם, ולא ברירית. סרקומה מהווה כ-2% עד 4% ממקרי סרטן הרחם. תתי-סוגים של סרקומת הרחם כוללים ליומיוסרקומה (leiomyosarcoma), שהוא הסוג השכיח ביותר, סרקומת סטרומה של הרחם (endometrial stromal sarcoma) וסרקומה בלתי נבדלת (undifferentiated sarcoma).
סרקומות של הרחם הן גידולים נדירים שהאבחון והטיפול שלה שונים מסרקומות של רקמות רכות במקומות אחרים בגוף. לרוב נדרש ניתוח להסרת הרחם, ולעיתים טיפול נוסף בהתאם לסוג ולשלב הגידול. הטיפול בסרקומת הרחם מתבצע במחלקה אונקו-גינוקולוגית.
המידע המובא בהמשך עוסק בסרטן רירית הרחם. למידע כללי על סרקומות ניתן לעיין גם בדף על סרקומות של רקמות רכות.
מה גורם לסרטן רירית הרחם?
הגורם האחראי לסרטן רירית הרחם עדיין אינו ידוע, אבל קיימים מספר גורמים העלולים להעלות את הסיכון לחלות במחלה:
גיל
כמו במרבית מחלות הסרטן, הסיכון לחלות בסרטן רירית הרחם עולה עם הגיל.
השמנה וחוסר פעילות גופנית
השמנת יתר היא גורם סיכון משמעותי, שכן רקמת שומן מייצרת אסטרוגן, הורמון מין העלול להגביר את הסיכון לסרטן רירית הרחם. כ-70% ממקרי סרטן רירית הרחם קשורים להשמנה, ובהשוואה לנשים במשקל תקין, סרטן רירית הרחם שכיח פי שניים בקרב נשים הסובלות מעודף משקל (BMI 25 עד 29.9), ויותר מפי שלושה בנשים הסובלות מהשמנת יתר (BMI גדול מ-30). ישנן גם הוכחות לכך שחוסר פעילות גופנית עלול להעלות את הסיכון לחלות בסרטן רירית הרחם.
גורמים הורמונליים
בתקופת הפוריות מייצרות השחלות את הורמוני המין - האסטרוגן והפרוגסטרון - השולטים במחזור החודשי. בזמן הביוץ משתחררת ביצית מהשחלות, ובמקביל מתעבה רירית הרחם ומרפדת את דפנות הרחם, כהכנה לקליטת היריון. אם לא נוצר היריון, הרירית ניתקת מדפנות הרחם ומשתחררת מהגוף בצורת וסת. בגיל המעבר השחלות מפסיקות לייצר הורמונים, אבל גוף האישה עדיין יכול לייצר אסטרוגן בתאי השומן.
כשכמות האסטרוגן עולה על כמות הפרוגסטרון, ונוצר שיבוש באיזון ביניהם, גובר הסיכון לחלות בסרטן רירית הרחם. הגורמים המשפיעים על האיזון ההורמונלי הם:
אי-פריון והיעדר ילודה
נשים שלא ילדו, כולל מסיבות הקשורות באי-פריון, נמצאות בסיכון גבוה יותר לחלות בסרטן רירית הרחם. בעת ההיריון רמת האסטרוגן נמוכה ורמת הפרוגסטרון גבוהה, כך שהריונות רבים עוזרים להגן מפני סרטן רירית הרחם.
מספר מחזורי הווסת במהלך החיים
חשיפה ממושכת לאסטרוגן יכולה להשפיע על הסיכון לחלות בסרטן רירית הרחם, ולכן קבלת וסת בגיל צעיר (לפני גיל 12), והפסקת וסת מאוחרת (מעל גיל 55) מעלים את הסיכון להתפתחות סרטן רירית הרחם.
טיפול הורמונלי חלופי (HRT)
קיימים סוגים שונים של טיפול הורמונלי חלופי להקלת תסמיני גיל המעבר. טיפול באסטרוגן בלבד מגביר את הסיכון לסרטן רירית הרחם, לכן רופאים בדרך כלל יציעו אותו לנשים שעברו כריתת רחם. HRT משולב מכיל את ההורמונים אסטרוגן ופרוגסטרון. הוא מפחית במידה רבה את הסיכון לסרטן רירית הרחם אך עשוי להיות קשור לעלייה קטנה בסיכון לקרישי דם, שבץ ולעיתים גם לסרטן השד.
ההמלצה כיום לנשים בריאות הזקוקות להקלת תסמיני גיל המעבר היא להתחיל טיפול בתוך 10 שנים מהפסקת הווסת ולפני גיל 60. משך זמן הטיפול נקבע בהתאם להעדפה האישית. חשוב להיות במעקב ולקיים הערכה מחודשת תקופתית עם הרופא המטפל.
למידע נוסף על טיפול הורמונלי חלופי (HRT) ראי כאן.
טיפול בטמוקסיפן
טמוקסיפן (Tamoxifen) היא תרופה הניתנת כחלק מטיפול הורמונלי לסוגים מסוימים של סרטן השד. לטמוקסיפן השפעה דמוית אסטרוגן על רירית הרחם, ולכן הוא קשור לעלייה מסוימת בסיכון להיפרפלזיה, מצב המאופיין בצמיחה לא תקינה של תאים ברירית הרחם, ולסרטן רירית הרחם. תופעת לוואי זו של התרופה אינה שכיחה, וברוב המקרים היתרונות של נטילת טמוקסיפן כחלק מהטיפול בסרטן השד עולים על הסיכון לסרטן רירית הרחם.
אם את נוטלת טמוקסיפן, חשוב לפנות לרופא בכל מקרה של דימום בלתי צפוי מהנרתיק, הפרשה חריגה או דימום לאחר הפסקת הווסת.
תסמונת השחלה הפוליציסטית (Polycystic Ovary Syndrome - PCOS)
תסמונת זו מתאפיינת באי סדירות במחזור הווסת, פעילות יתר הורמונלית, אקנה, שיעור יתר ועוד. התסמונת קשורה לאי סדירות הורמונלית, שהגורמים לה אינם ברורים, והיא עלולה להעלות את הסיכון לחלות בסרטן רירית הרחם.
סרטן שחלות נדיר
סוגים מסוימים של סרטן השחלות (גרנולוזה) וכן גידולים של תאי תקה (Theca Cells - תאים הנמצאים בשחלה ומייצרים אנדרוגנים), יכולים לייצר אסטרוגן, המעלה את הסיכון לחלות בסרטן רירית רחם.
גורמים גנטיים (היסטוריה משפחתית)
חלק קטן ביותר ממקרי סרטן רירית הרחם נגרמים בשל שינויים בגן מסוים, העלולים להגביר את הסיכון לחלות במחלה. הגנים מאחסנים את המידע הביולוגי שאנו יורשים מהורינו. כאשר כמה קרובים מאותו צד במשפחה חלו בסרטן המעי הגס, סרטן שד או סרטן הרחם - ייתכן שישנו קשר גנטי תורשתי בין המקרים השונים.
תסמונת סרטן מעי גס תורשתי ללא פוליפוזיס (HNCC) Hereditary Nonpolyposis Colorectal Cancer , הידועה הגם כתסמונת לינץ' (Lynch Syndrome): נגרמת בשל הימצאותו של גן פגום המעלה את הסיכון לסרטן המעי הגס ולסרטן הרחם. נשים הסובלות מהתסמונת מצויות בסיכון של 60-30% לחלות בסרטן רירית רחם. נשאיות הגן מופנות לבדיקות שונות, במטרה לגלות סימנים מוקדמים של סרטן המעי הגס. לעיתים יעברו הנשאיות גם בדיקות שמטרתן לאתר סימנים מוקדמים לסרטן הרחם.
תסמונת קאודן (Cowden): תסמונת נדירה שבה חלה מוטציה בגן הקרוי PTEN המסייע בדרך כלל לניטור גדילת תאים. מוטציה זו מעלה במקצת את הסיכון לפתח גידולים סרטניים, לרבות סרטן הרחם וסרטן השד, וכן גידולים שאינם סרטניים.
נשים עד גיל 70 המאובחנות עם סרטן הרחם זכאיות לעבור בדיקה אונקוגנטית לאיתור מוטציות תורשתיות בחולי סרטן במסגרת סל הבריאות. בדיקה זו תתבצע כחלק בלתי נפרד מהבדיקה הפתולוגית של הגידול.
מצבים רפואיים אחרים
התעבות (היפרפלזיה) של רירית הרחם: מצב הכולל תסמינים כגון דימומי וסת כבדים ודימומים בין המחזורים או לאחר גיל המעבר. לאחר האבחון הנשים מקבלות טיפול ו/או נבדקות דרך קבע, או עוברות כריתת רחם בסיום תוכניות הפריון.
סוכרת: סוכרת, המתקשרת למשקל עודף, מעלה את הסיכון של האישה לחלות בסרטן רירית הרחם. ייתכן שיש קשר בין התפתחות סרטן רירית הרחם לאינסולין, הורמון המווסת את רמת הסוכר בדם.
רבים מגורמי הסיכון שהזכרנו אינם בשליטתנו, לכן איננו יכולים לעשות דבר בנידון. עם זאת, כדאי לזכור ששמירה על משקל תקין ופעילות גופנית יכולים להפחית את הסיכון לסרטן רירית הרחם.
מהם התסמינים של סרטן רירית הרחם?
התסמין השכיח ביותר של סרטן רירית הרחם הוא דימום חריג מהנרתיק, למשל דימום בין מחזורי וסת, דימום חזק מהרגיל בזמן וסת, או דימום בנשים לאחר גיל המעבר. אם מופיע דימום חריג – חשוב לפנות לבדיקה רפואית בהקדם – גם אם ביצעת לאחרונה בדיקת משטח מצוואר הרחם והתוצאה הייתה תקינה. הסיבה לצורך בבדיקה מחודשת היא שבבדיקת צוואר הרחם נלקחים תאים מאזור זה בלבד, ורק לעיתים רחוקות ניתן לגלות באמצעותה גידול ברחם.
דימום חריג או לא סדיר יכול להעיד גם על מצב לא סרטני, כגון גידול שפיר ברחם, אך כל הופעה שלו מצריכה בדיקה.
תסמינים נוספים כוללים כאבים באזור האגן, הפרשות חריגות מן הנרתיק, ירידה בלתי מוסברת במשקל או גוש נמוש.
כיצד מתבצע האבחון של סרטן רירית רחם?
בדיקה גינקולוגית
הרופא יבדוק את הנרתיק והשחלות כדי לאתר ממצאים חריגים.
בדיקת אולטרה-סאונד
בדיקת הדמיה של החלק הפנימי של הרחם, המאפשרת מדידת עובי הרירית והערכת מצב השחלות. ניתן לבצע את הסריקה דרך הנרתיק או באופן חיצוני על הבטן. בבדיקה וגינלית מוחדר לנרתיק מתקן קטן (מתמר), המשדר גלי קול. הללו מעובדים באמצעות מחשב ומומרים לתמונה. מדובר בבדיקה הנמשכת דקות אחדות ואינה מכאיבה אך עלולה לגרום לאי-נוחות קלה. בדיקת האולטרה-סאונד יכולה למדוד את עובי רירית הרחם, ולעזור לרופאים לאתר את האזור שהם רוצים לדגום בעת נטילת ביופסיה.
ביופסיה (דגימת רקמה)
בדיקות שונות יכולות להצביע על חשש לקיום סרטן רירית הרחם, אך רק ביופסיה מאפשרת אבחנה מדויקת. בביופסיה דוגמים תאים או רקמה מתוך רירית הרחם. הדגימה נבדקת במיקרוסקופ בידי רופא מומחה (פתולוג), במטרה לאתר תאים סרטניים. אם נמצאו כאלה, ניתן לזהות גם את סוג הסרטן.
שיטות אלה נהוגות לנטילת ביופסיה:
ביופסיה בשאיבה - בדיקת פיפל (Pipelle)
במרבית המקרים ניתן לבצע את בדיקת הביופסיה בשאיבה במרפאה, ללא הרדמה. לפני הבדיקה ירחיב הרופא את הנרתיק באמצעות ספקולום (מפשק). לאחר מכן תוחדר אל הרחם צינורית עדינה דרך הנרתיק וצוואר הרחם. הרופא ישאב רקמה מרירית הרחם אל הצינורית. בעת הבדיקה את עלולה לחוש התכווצויות כמו בזמן הווסת, אך תחושה זו חולפת בתוך כמה דקות. לאחר הבדיקה ייתכן שתסבלי מדימום קל או מאי נוחות, כמו בזמן המחזור החודשי.
היסטרוסקופיה אבחנתית ו/או ניתוחית
לבדיקה זו שתי מטרות: בדיקת רירית הרחם ודגימת תאים לצורך ביופסיה. היסטרוסקופיה אבחנתית מבוצעת ללא הרדמה. היסטרוסקופיה ניתוחית מתבצעת לרוב בהרדמה כללית. במקרים מסוימים הבדיקה נעשית בהרדמה מקומית בלבד, באמצעות זריקה לצוואר הרחם, שמטרתה טשטוש והפחתת תחושת חוסר הנוחות הנגרמת מהבדיקה. ייתכן שתתבקשי ליטול כדורים נגד כאבים כשעה לפני הבדיקה.
הרופא ירחיב את הנרתיק בספקולום (מפשק), ולאחר מכן יחדיר לתוך הרחם צינורית הנקראת היסטרוסקופ, שדרכה ניתן לראות את פנים הרחם. התמונות יוקרנו על מסך, כדי לראות טוב יותר את המתרחש בפנים. דרך הצינורית יחדיר הרופא אוויר או מים, על מנת לקבל תמונה ברורה יותר. אחר כך ייטול הרופא כמה דגימות רקמה (ביופסיות) מרירית הרחם באמצעות ההיסטרוסקופ.
לאחר הבדיקה ייתכנו דימום קל מהנרתיק למשך יומיים עד שלושה וכן התכווצויות כמו בזמן וסת. ניתן ליטול כדורים לשיכוך הכאבים.
הרחבה וגרידה (Dilatation and Curettage - D&C)
אם דגימת הביופסיה של רירית הרחם אינה מספקת מספיק רקמות, או אם הביופסיה מצביעה על חשש לסרטן אך התוצאות אינן ברורות, יבוצע הליך של הרחבה וגרידה.
ניתוח קטן זה מבוצע בהרדמה כללית. הרופא מרחיב את צוואר הרחם ומגרד בזהירות פיסות רקמה מרירית הרחם, בעזרת מכשיר קטן הקרוי קורטה (Curette). לאחר מכן ייתכן שתחושי התכווצויות ודימום כמו בזמן וסת, למשך כמה ימים.
בדיקות לאחר אבחון סרטן רירית הרחם
כאשר אובחן בוודאות כי קיים גידול סרטני ברחם, ייתכן שיהיה צורך לבצע בדיקות נוספות כדי לבדוק אם המחלה התפשטה אל מחוץ לרחם. ייתכן כי תתבקשי לבצע אחת או יותר מהבדיקות הבאות. ההחלטה תלויה במאפייני הגידול, כגון דרגת ההתמיינות (עד כמה התאים שונים מתאים תקינים(, סוג הגידול ושלב המחלה.
סריקה טומוגרפית ממוחשבת (CT)
סריקת CT יוצרת סדרות של צילומי רנטגן, הבונות תמונה תלת-ממדית של איברי הגוף. הסריקה מתבצעת במשך כעשר דקות עד חצי שעה ואינה מכאיבה. לפני הבדיקה תתבקשי להימנע מאכילה ומשתייה למשך ארבע שעות, ותקבלי נוזל לשתייה או זריקה המכילה חומר צבע מיוחד, שמדגיש אזורים מסוימים בגוף. ייתכן שתרגישי גל חום בכל הגוף למשך כמה דקות. חשוב ליידע את הרופא אם את רגישה ליוד או סובלת מקצרת (אסתמה), מכיוון שהתגובה לזריקה במקרים אלה עלולה להיות חמורה יותר. קרוב לוודאי שמיד לאחר הבדיקה תוכלי לחזור לביתך.
הדמיית תהודה מגנטית (MRI)
בדיקה זו משתמשת בשדה מגנטי כדי להרכיב תמונות חתך רוחביות של הגוף. הסורק הוא מגנט עוצמתי, ולכן לפני ביצוע הבדיקה תתבקשי למלא שאלון ולחתום עליו, כדי לוודא שהמכשיר בטוח עבורך. אם בגופך יש שתלים מתכתיים כמו קוצב לב, מהדקים כירורגיים או ברגים בעצמות לא תוכלי לבצע את הבדיקה, וקרוב לוודאי שייעשה שימוש בסורק אחר.
לפני הסריקה תתבקשי להסיר מעלייך כל חפץ מתכתי, כולל תכשיטים. לחלק מהנשים מוזרק לזרוע חומר ניגוד, במטרה להבליט את התמונות המתקבלות בסריקה. הזרקת החומר אינה גורמת לאי נוחות בדרך כלל.
במהלך הבדיקה תתבקשי לשכב ללא תנועה על מיטה בתוך גליל ארוך למשך כ-30 דקות. ההליך יכול להיות כרוך באי-נוחות, וחלק מהנבדקות עלולות לחוש קלאוסטרופוביה (פחד משהייה בחללים סגורים) במהלך הסריקה. הסריקה יוצרת רעש רב, ותקבלי אוזניות או אטמי אוזניים שיעזרו לך.
סריקת PET-CT
בדיקה המורכבת מסריקת CT וטומוגרפיה עם פליטת פוזיטרונים (PET- Positron Emission Tomography). סריקה זו עושה שימוש במינון נמוך של קרינה, כדי למדוד את פעילות התאים באיברים שונים בגוף.
לפני הבדיקה עלייך להימנע מאכילה במשך שש שעות (שתייה מותרת בדרך כלל), ויוזרק לזרועך חומר רדיואקטיבי במינון נמוך ביותר. כעבור שעה תתבצע הסריקה, הנמשכת כ-90-30 דקות, ולאחריה תשוחררי לביתך.
צילום חזה
בדיקה המתבצעת לפני כל ניתוח, לקראת הרדמה, ונועדה לוודא שהריאות והלב במצב תקין.
בדיקות דם
לצורך האבחון יילקחו דגימות דם לספירת דם, לתפקודי כליות וכבד ולהערכת מצב בריאותך הכללי. בחלק מהמקרים תתבצע בדיקה נוכחות סמן בדם (ביומרקר) CA-125. זהו חומר המשתחרר לזרם הדם בחלק מן המקרים של סרטן רירית הרחם, אך לא בכולם. רמת CA-125 גבוהה מאוד בדם עלולה להצביע על כך שהסרטן ככל הנראה התפשט מעבר לרחם.
בדיקה מולקולרית של הגידול
במקרים מסוימים הרופא עשוי להמליץ על בדיקות מעבדה לדגימה מהגידול לצורך זיהוי גנים ספציפיים, חלבונים וגורמים אחרים הייחודיים לגידול. בדיקת התאים הסרטניים לאיתור dMMR, MSI-H יכולה לשמש בהחלטה אם טיפול אימונותרפי יכול להועיל, במיוחד עבור סרטן רחם מתקדם יותר. שינוי זה עשוי גם להעיד על קיום תסמונת לינץ' (מצב תורשתי שמעלה סיכון לסרטן) וצורך בייעוץ גנטי לשלילת מחלה תורשתית.
איתור שינוי בחלבון או בגן P53 מרמז על סיכון מוגבר להישנות מחלה ויכול לשמש בהחלטה לתת כימותרפיה כמניעה.
איתור מוטציה בגן בשם POLE מעיד על מחלה לא אלימה עם סיכוי נמוך ביותר להישנות ויכול לעזור לרופאים להחליט שאין צורך בטיפול נוסף לאחר הניתוח.
המתנה לתוצאות הבדיקה
ייתכן שיחלפו כמה ימים או שבועות עד שתקבלי את כל תוצאות הבדיקות ועד שתגיעי לפגישת מעקב שתיקבע לך בטרם תשוחררי לביתך. תקופת ההמתנה הזו עלולה להיות מלווה בחששות ומתח. מומלץ להיעזר בבני המשפחה או בחברים קרובים שיכולים להעניק לך תמיכה וסיוע.
האגודה למלחמה בסרטן מפעילה את מוקד התמיכה הטלפוני בשפות עברית ורוסית, המעניק סיוע ראשוני מיידי לחולי סרטן והקרובים אליהם, הנמצאים במצוקה נפשית וזקוקים לתמיכה ולאוזן קשבת. בהתאם לצורך, הפונים מנותבים להמשך טיפול בבית החולים או במסגרת הקהילה. למוקד 'טלתמיכה'® ניתן לפנות בטל. 1-800-200-444.
קביעת שלב ודירוג המחלה
שלב המחלה (Stage)
קביעת שלב המחלה חיוני על מנת להתאים את הטיפול לחולה. השלב המדויק של המחלה נקבע למעשה רק לאחר ניתוח. בסרטן רירית הרחם ניתן לקבוע ארבעה שלבים עיקריים:
שלב 1: הגידול הסרטני מוגבל אך ורק לרחם. קיימים שני תתי-שלבים:
שלב A1- הגידול ממוקם ברירית הרחם או שחדר עד לחצי מדופן השריר (מיומטריום)
שלב B1 - הגידול חדר לדופן שריר הרחם ועבר את מחציתו.
שלב 2 - הגידול הסרטני חדר גם לצוואר הרחם, אבל לא התפשט מחוץ לרחם.
שלב 3 - הגידול התפשט מחוץ לרחם ולצוואר הרחם, אבל עדיין מוגבל לאזור האגן. קיימים שלושה תתי-שלבים:
שלב 3A - הגידול הסרטני פוגע בשכבה החיצונית העוטפת את הרחם ו/או מערב את השחלות ואת החצוצרות.
שלב B3 - הגידול התפשט לנרתיק ו/או לרקמה שבין הרחם לדופן הצדדית של האגן (פאראמטריום).
שלב C3 - הגידול התפשט לבלוטות הלימפה באגן ו/או לבלוטות הלימפה סביב אבי העורקים (העורק הגדול ביותר בגוף, שמעביר דם מהלב).
שלב 4 - המחלה התפשטה מחוץ לאגן לאיברים אחרים בגוף. קיימים שני תתי-שלבים:
שלב 4A - הגידול התפשט לרירית המעי הגס ו/או לשלפוחית השתן.
שלב B4 - הגידול התפשט לאזורי גוף מרוחקים, כגון חלל הבטן, הריאות, העצמות או המוח.
ייתכן שתיתקלי בסיכומים הרפואיים במונחים אחרים המתארים את התפתחות המחלה:
סרטן רירית רחם מוקדם - הכוונה היא בדרך כלל לשלבים 1 ו-2.
סרטן רירית רחם מתקדם מקומי - הכוונה בדרך כלל לשלב 3 ולשלב 4A.
סרטן רירית רחם מתקדם או גרורתי - הכוונה בדרך כלל לשלב B4.
אם המחלה חזרה לאחר טיפול ראשוני - מצב זה נקרא "הישנות מחלה" (recurrent cancer).
לנוכח חשיבות הבדיקות המולקולריות בתאי הגידול, מבחינת ההשפעה על הטיפול שיינתן לאחר הניתוח, מקובל כיום לסמן בקביעת שלב המחלה גם את השינוי המולקולרי. לדוגמה אם יש שינוי בחלבון או בגן P53, אפילו אם המחלה מוגבלת לרחם ללא גרורות, השלב יעלה ל-2C במקום להיות שלב 1. אם יש מוטציה בגן POLE יש לציין את נוכחות המוטציה בשלב המחלה, שכן ייתכן שזה יביא להחלטה להימנע מטיפול נוסף. יתרה מכך, זה גם יכול להוריד את השלב ל-1A אפילו אם המחלה נרחבת יותר ברחם.
דירוג המחלה (Grade)
דרגת ההתמיינות של תאי הגידול הסרטני נקבעת על פי מראה התאים בבדיקה מיקרוסקופית, בהשוואה לתאים תקינים. הדירוג יסייע לצוות הרפואי להחליט אם יש צורך בהמשך טיפול אחרי הניתוח.
דרגה 1 (דרגה נמוכה) - התאים הסרטניים מתחלקים לאט והתנהגותם דומה למדי לזו של תאים בריאים ('ממוינים היטב') ברירית הרחם. קיימת סבירות נמוכה שתאים אלו יתפשטו מחוץ לרחם.
דרגה 2 (דרגה בינונית) - התאים נראים חריגים והם מתפתחים במהירות גבוהה יותר.
דרגה 3 (דרגה גבוהה) - התאים הסרטניים מתפתחים במהירות, נראים חריגים מאוד, והסבירות שיתפשטו וישלחו גרורות לאיברים אחרים גבוהה יותר. בקבוצה זו נכללים גם גידולים סרטניים ברחם שאינם אופייניים לרירית הרחם, כגון סרוס-פפילרי (UPSC - Uterine Papillary Serous Carcinoma) או גידולי התאים הבהירים (Uterine clear-cell carcinoma).
הטיפול בסרטן רירית הרחם
רוב גידולי סרטן רירית הרחם מאובחנים בשלב מוקדם, לפני שהם מתפשטים אל מחוץ לרחם. מסיבה זו ניתן לרפא את רוב החולות באמצעות ניתוח לכריתת הרחם (היסטרקטומיה), עם כריתת החצוצרות והשחלות או בלעדיה. בניתוח יילקחו דגימות תאים (ביופסיה) מבלוטות הלימפה, כדי לוודא שהגידול לא התפשט אליהן. לנשים שמסיבות בריאותיות אינן יכולות לעבור הרדמה כללית, יוצע טיפול בקרינה או טיפול הורמונלי.
תכנון הטיפול
תכנון הטיפול המיטבי עבורך ייעשה בדרך כלל על ידי צוות רב-תחומי, שכולל מנתחים, רדיולוגים, פתולוגים ואונקולוגים. בבית החולים ישנם אנשי צוות נוספים שיכולים לעזור לך לפי הצורך, כגון תזונאים, פיזיותרפיסטים, עובדים סוציאליים ופסיכולוגים. כדי לתכנן את הטיפול הטוב ביותר עבורך, יתחשבו הרופאים בגילך ובמצב בריאותך הכללי, וכן בסוג, בשלב ובדרגה של מחלתך.
הרופא המטפל ידון איתך על דרך הטיפול המתאימה ביותר עבורך, או שיציע לך לבחור בטיפול אחד מבין כמה אפשרויות. אם את צריכה לבחור טיפול, ודאי שיש בידייך מספיק מידע על כל אפשרויות הטיפול והשלכותיהן, כדי שתוכלי להחליט איזו מהן מתאימה לך. אל תחששי לשאול את הצוות הרפואי כל שאלה שברצונך לברר בנוגע לטיפול ולתופעות הלוואי. לעיתים קרובות הכנת שאלות מראש וליווי של חבר קרוב או בן משפחה לפגישה עם הרופא יעזרו לך לברר את כל הפרטים ולזכור את תוכן הפגישה.
יתרונות וחסרונות הטיפול
אנשים רבים חוששים מהטיפולים נגד מחלת הסרטן, בשל תופעות הלוואי האפשריות. לרוב, ניתן לשלוט בתופעות הלוואי באמצעות תרופות. חשוב לזכור שהטיפול מותאם אישית לכל מטופלת שחלה, ומשתנה בהתאם למחלתו הראשונית ומצבו הכללי.
אם הציעו לך טיפול שמטרתו לרפא את המחלה או לשלוט בגידול לאורך זמן, ההחלטה אם לקבל אותו תהיה קלה יותר ככל הנראה. אבל גם במצב זה תצטרכי לשקול את יתרונות הטיפול מול חסרונותיו. אם אין אפשרות לריפוי, והטיפול ניתן כדי להאט או לעצור את התקדמות המחלה לתקופת זמן מסוימת, יהיה קשה יותר להחליט אם להסכים לקבל אותו או לא. קבלת החלטות הנוגעות לטיפול בנסיבות כאלו היא תמיד קשה, וכדאי לדון על כך בפירוט עם הרופא המטפל. אם את בוחרת שלא לקבל טיפול למחלתך, תוכלי לקבל טיפול לשליטה בתסמינים. טיפול זה נקרא 'טיפול תומך' או 'פליאטיבי'.
חוות דעת רפואית נוספת
למרות שצוות רב-תחומי של מומחים יקבע מהו הטיפול המתאים ביותר עבורך, ייתכן שתרצי לקבל חוות דעת רפואית נוספת, וזו זכותך המלאה. על פי סעיף 3 לחוק זכויות החולה, תשנ"ו- 1996: "מטופל זכאי להשיג מיוזמתו דעה נוספת לעניין הטיפול בו; המטפל והמוסד הרפואי יסייעו למטופל בכל הדרוש למימוש זכות זו". אם תבחרי לקבל חוות דעת נוספת, כדאי שתכיני מראש רשימת שאלות ותגיעי בלוויית חבר קרוב או בן משפחה, כדי להבטיח שבפגישה תדונו בכל הנושאים המדאיגים אותך.
מתן הסכמה מדעת
לפני שתקבלי טיפול כלשהו, הרופא יסביר לך על מטרותיו, ויבקש ממך לחתום על טופס שמצהיר כי את מסכימה לקבל את הטיפול מהצוות הרפואי. לא יינתן לך טיפול רפואי ללא הסכמתך. לפני חתימתך על הטופס את אמורה לקבל את מלוא המידע על אודות סוג הטיפול המומלץ לך והיקפו, יתרונותיו וחסרונותיו, טיפולים אפשריים אחרים, סיכונים ותופעות לוואי.
טיפולים משמרי פריון
כ-25% מהמאובחנות עם סרטן רירית הרחם הן לפני גיל המעבר, וכ-5% מהן מתחת לגיל 40. בנשים בגיל הפריון המעוניינות בהיריון עתידי אשר מאובחנות עם סרטן רירית הרחם בשלב מוקדם ודרגת התמיינות טובה, ניתן לנקוט גישה טיפולית משמרת פריון, במקום ניתוח להסרת הרחם, לאחר שמוודאים באמצעות MRI שהגידול לא חדר מעבר לרירית הרחם.
במקרים אלה תתבצע גרידה של חלל הרחם, לצורך אבחנה מלאה של הסוג ההיסטולוגי ודרגת ההתמיינות, ויינתן טיפול באמצעות פרוגסטרון דרך הפה (בדרך כלל נעשה שימוש בתרופה
מגסטרול אצטאט - Megestrol acetate (מגאס® - ®Megace)*. או באמצעות התקן תוך רחמי (IUD) המפריש פרוגסטרון Mirena® (מירנה)., או שילוב של טיפול פומי ומירנה.
במהלך הטיפול ייערך מעקב אחר המטופלת, באמצעות דגימות תקופתיות של רירית הרחם. אם יתברר כי אין שארית גידול, החולה יכולה להרות, ומומלץ להיעזר בטיפולי פריון על מנת לקצר את משך הזמן ללא טיפול ועד להיריון. בתום תקופת הפריון מקובל להציע למטופלת כריתת רחם.
לנשים המעוניינות בשימור פוריות מומלץ לדון עם הצוות המטפל על האפשרויות הקיימות, סיכויי קליטת היריון עתידי והיתרונות וחסרונות של טיפול משמר פריון אל מול הטיפול הניתוחי הסטנדרטי.
*או תרופות המכילות חומר פעיל דומה/זהה בעלות שמות מסחריים אחרים.
ניתוח
ניתוח הוא הטיפול העיקרי בסרטן של רירית הרחם. הניתוח יתבצע בידי רופא מנוסה המטפל במחלות סרטן גינקולוגיות (גינקואונקולוג).
כריתת רחם (היסטרקטומיה)
כריתת רחם מלאה (Total hysterectomy), שבה מסירים את הרחם ואת צוואר הרחם. במקרים מסוימים תבוצע כריתת רחם רדיקלית (Radical Hysterectomy), הכוללת הסרה של הרחם, צוואר הרחם, החלק העליון של הנרתיק והרקמות הסמוכות.
במטופלות לאחר גיל המעבר, המנתח יבצע בדרך כלל גם ניתוח כריתה דו-צדדית של החצוצרות והשחלות (bilateral Salpingo-Oophorectomy).
יש גישות שונות לניתוח של כריתת רחם, והרופא ימליץ לך על סוג הניתוח המתאים לך:
כריתת רחם בטנית - הרופא מבצע חתך לרוחב הבטן מעל שיער הערווה. לעיתים החתך יהיה אורכי - מהטבור עד שיער הערווה.
כריתת רחם בלפרוסקופיה - המנתח מבצע כמה חתכים קטנים (כשלושה-ארבעה) בדופן הבטן ומחדיר דרכם מכשור כירורגי קטן עם לפרוסקופ (צינור מתכתי אופטי שלקצהו מחוברת מצלמה). המנתח רואה על מסך טלוויזיה את הנעשה בבטן, ויכול להבחין אם המחלה התפשטה. בניתוח מוציאים את הרחם, עם או ללא הטפולות (השחלות והחצוצרות), דרך הנרתיק. ההתאוששות אחרי ניתוח מסוג זה מהירה יותר, אולם הוא אינו מתאים לכל אחת.
כריתת רחם בלפרוסקופיה רובוטית - בחלק מהמרכזים הרפואיים קיימת שיטה לפרוסקופית נוספת לביצוע הניתוח והיא הרובוט. זהו ניתוח לפרוסקופי בו המנתח מפעיל מערכת זרועות מכנית, האוחזת את מכשירי הניתוח (מספריים, מחזיקי מחט וכו'), ומניע אותם בתוך גוף המטופל. יתרונות הרובוט הם בטכנולוגיה האופטית המתקדמת, המעבירה משדה הניתוח תמונה תלת-ממדית באיכות גבוהה (HD), המאפשרת למנתח לצפות בפרטים עדינים ומדויקים יותר ממה שמתאפשר באמצעות ראייה רגילה. מערכת הזרועות של הרובוט מאפשרת חופש תנועה בחלל הבטן (בניגוד לשיטה הלפרוסקופית) וביטול הרעד הטבעי המצוי לעיתים בכפות הידיים. גם שיטה זו אינה מתאימה לכל מנותחת.
כריתת רחם נרתיקית - מבוצע בנשים שיש להן צניחת רחם, לעיתים בסיוע לפרוסקופ, תוך הוצאת הרחם, עם או ללא טפולות, דרך הנרתיק.
פעולות ניתוחיות נוספות
שטיפה בטנית או שטיפת הצפק
במהלך הניתוח יבדוק המנתח את האיברים הסמוכים לרחם באמצעות החדרת מים לבטן, שאיבתם החוצה, ובדיקתם לאיתור תאים סרטניים.
כריתת בלוטות לימפה
לעיתים במהלך הניתוח יוסרו חלק מבלוטות הלימפה שנמצאו באגן ומסביב לכלי הדם הגדולים בחלק האחורי של הבטן, ויישלחו לבדיקה על מנת לברר אם הן נגועות. המנתח יסביר לך מהם היתרונות והחסרונות בהוצאות בלוטות הלימפה. בגידול סרטני בשלב 1, ייתכן שלא יהיה צורך להסיר בלוטות לימפה. בשלבים 2 ו-3 יוסרו חלק מהבלוטות.
הבלוטות המוצאות בניתוח הן בלוטות זקיף, כלומר הבלוטות הראשונות שעשויות לקבל את התאים הסרטניים. בתחילת הניתוח יוזרק חומר צבע או איזוטופים לצוואר הרחם ובעזרתם מאתרים את בלוטות הזקיף. הוצאה של בלוטות הזקיף בלבד מונעת כריתה של כל בלוטות הלימפה האגניות ומפחיתה סיבוכים הקשורים לכך. אולם במידה ולא תמצא בלוטת זקיף יהיה צורך לדגום את כל הבלוטות האגניות בצד שבו לא נמצאה בלוטת זקיף.
ניתוח DEBULKING
אם הגידול התפשט ברחבי הבטן, המנתח עשוי לנסות להוציא כמה שיותר רקמות מהגידול בתהליך שנקרא debulking שמטרתו להגביר את היעילות של טיפולים אחרים, כגון כימותרפיה או הקרנות.
הרחקת איברים סמוכים
אם המחלה התפשטה אל מחוץ לרחם וחדרה אל איברים סמוכים, ניתן לשקול ניתוח. לעיתים נדירות ביותר, אם הגידול הסרטני נמצא באזור האגן והוא מערב את שלפוחית השתן או את המעי הגס, ייתכן שהניתוח יצריך כריתה מלאה או חלקית של איברים אלו. זהו ניתוח גדול ומורכב המכונה 'הרחקת תוכן האגן' (אקסנטרציה), והוא מתבצע לרוב במקרים שבהם הגידול חזר לאחר הטיפולים.
לפני הניתוח
הצוות הרפואי ידון עמך בניתוח, ותיפגשי עם הרופא המרדים. מומלץ שתתייעצי איתם בכל שאלה שמתעוררת אצלך.
ביום הניתוח על מנת למנוע היווצרות קרישי דם, תתבקשי לגרוב גרביים אלסטיים מיוחדים, או שיחבשו את רגלייך באגדים אלסטיים. תקבלי זריקת קלקסן (Clexane) תרופה למניעת קרישיות ולאחר הניתוח תמשיכי לקבל טיפול נוגד קרישה למשך 30-14 יום בהתאם לניתוח שעברת. אם את מעשנת, נסי להפסיק או להפחית את כמות הסיגריות לפני הניתוח. הדבר יסייע להפחית את הסיכונים לבעיות בחזה, כמו דלקות, ויסייע בהחלמה מהירה יותר של החתך הניתוחי.
לאחר הניתוח
מהירות ההחלמה תלויה בסוג הניתוח ובהיקפו.
התנועה מהווה חלק חיוני מתהליך ההחלמה, ומומלץ להתחיל לנוע מוקדם ככל האפשר. גם אם את מרותקת למיטה, בצעי תרגילים לחיזוק הרגליים וכן תרגילי נשימה, בסיועם ובהדרכתם של פיזיותרפיסטים מיומנים.
במהלך הניתוח תוחדר לשלפוחית השתן צינורית קטנה (קתטר/צנתר), על מנת לנקז את השתן לשקית איסוף. ברוב המקרים מוציאים את הצנתר לאחר כמה שעות מסיום הניתוח, אולם במקרים מסוימים משאירים אותו לזמן ארוך יותר. לאזור הניתוח מוחדרת לעיתים גם צינורית לניקוז נוזלים, והיא תוצא כעבור ימים אחדים.
כאב
כאב ואי-נוחות הם תופעות שכיחות למדי לאחר ניתוח. ניתן להתגבר עליהן בעזרת משככי כאבים. אם גם לאחר נטילתם תמשיכי לחוש כאבים, חשוב שתיידעי את האחות או את הרופא, כדי שיעלו את המינון או יחליפו את התרופה, עד שימצאו את הסוג והמינון היעילים ביותר עבורך. משככי כאבים עלולים לגרום לעצירות. אם את סובלת מתופעה זו, פני לצוות הרפואי.
פצע הניתוח
במשך ימים אחדים לאחר הניתוח יכוסה הפצע בתחבושת. אם ידלפו מהפצע הפרשות, התחבושת תוחלף. לאחר השחרור מבית החולים יסירו את התפרים או את הסיכות מסביב לפצע. לעיתים משתמשים בתפרים נמסים ואין צורך להסירם. אם תבחיני בסימנים לדלקת, למשל אם חתך הניתוח אדום, חם, כואב או מפריש נוזלים - עלייך ליידע את הרופא על מנת לקבל טיפול מתאים.
החזרה הביתה
האשפוז בבית החולים יכול להימשך מיום אחד (בניתוחים לפרוסקופיים) ועד 4-3 ימים (בניתוח פתוח) ולאחריו תוכלי לשוב לביתך. לפני השחרור תקבלי הסבר מדויק כיצד לטפל בפצע וכן זימון למרפאות חוץ, לבדיקת מעקב עם המנתח.
בימים הראשונים לאחר ההגעה הביתה יש להימנע ממאמץ מוגבר אך בהחלט מומלץ לנוע, לטייל, לעלות מדרגות ובהמשך לצאת להליכות קצרות. כדאי לשמור על תזונה מאוזנת. אם את זקוקה לעזרה בבית, דווחי על כך לאחות או לעובדת הסוציאלית במחלקה, כדי שיהיה ניתן לסייע לך.
היגיינה
מומלץ להתרחץ מדי יום ביומו כדי לשמור על ניקיון הפצע. הפרשה חומה-אדומה מהנרתיק במשך כשישה שבועות אחרי הניתוח, היא תופעה נורמלית. השתמשי בתחתוניות היגייניות במקום בטמפונים, כדי להקטין את סכנת הזיהום. דווחי לרופא אם ההפרשות הן בצבע אדום עז, בעלות ריח חריף, כבדות או מכילות קרישי דם.
יחסי מין
קרוב לוודאי שהרופא שלך ייעץ לך שלא לקיים יחסי מין במשך שישה שבועות לפחות לאחר הניתוח, כדי לאפשר לפצע להחלים כראוי. נשים רבות זקוקות לפרק זמן נוסף לפני חזרה לפעילות מינית, במיוחד אם יש צורך בטיפולים נוספים לאחר הניתוח.
מידע נוסף על מיניות ראי בפרק "הקדמת תופעות גיל המעבר בשל הטיפולים".
ייעוץ בנושא מיניות ודימוי גוף - האגודה למלחמה בסרטן מציעה ייעוץ בנושאי דימוי גוף, מיניות, אינטימיות ופוריות למטופלות ולבני/בנות זוגן וכן למטופלות שאינן בקשר זוגי, בכל הגילים. הייעוץ כולל: מידע על השפעות מחלת הסרטן על המיניות ועל הפוריות; ייעוץ באשר לאפשרויות הטיפול ושיקום התפקוד המיני; הכוונה למומחים מקצועיים נוספים.
השירות ניתן ללא תשלום וללא צורך בהפניה על ידי מטפלת במיניות באגודה למלחמה בסרטן, בטל. 03-5721643, דוא"ל: miniut@cancer.org.il
פעילות גופנית
לאחר ניתוח כריתת רחם יש להימנע מפעילות מאומצת במשך שלושה חודשים. אם עברת ניתוח לפרוסקופי, עלייך להמתין כשלושה שבועות לפני החזרה לשגרת פעילות. בשני המקרים אפשר ומומלץ לבצע פעילות קלה, כמו הליכה, שמסייעת להעלאת רמת האנרגיה ומשפרת את ההרגשה. בכל מקרה חשוב להתייעץ עם אחות או פיזיותרפיסט לפני החזרה לשגרה.
סיבוכים אפשריים לטווח הארוך
במרבית המקרים לא מתפתחים סיבוכים לטווח הארוך בעקבות הניתוח. במקרים נדירים ייתכנו בעיות בשלפוחית השתן או במעי, בגלל פגיעה בעצבים במהלך הניתוח להסרת הרחם. במקרים שבהם בלוטות הלימפה באגן הוסרו אף הן, ייתכן שתתפתח נפיחות (בצקת לימפטית) באחת הרגליים או בשתיהן. הנפיחות נוצרת בגלל הצטברות של נוזל לימפטי ברקמות. התופעה אינה שכיחה, אולם היא עלולה להתפתח במיוחד אם מקבלים טיפול בקרינה בנוסף לניתוח.
למידע מורחב: לימפאדמה - בצקת לימפטית או נפיחות בגפיים.
טיפולי המשך
לאחר הניתוח ובהתאם לסיכון לחזרת המחלה, יציעו לך לעיתים טיפול משלים בקרינה או בכימותרפיה (או בשניהם).
במקרים שבהם לא ניתן לנתח, לעיתים יציעו הרופאים טיפול בקרינה במקום הניתוח (פירוט בהמשך).
טיפול בסרטן רירית הרחם מתקדם
במקרים שבהם המחלה התפשטה לאיברים אחרים בגוף, כמו הכבד או הריאות, החולות מקבלות טיפול כימי או טיפול הורמונלי. כימותרפיה יכולה לסייע בצמצום היקף הגידול, בשליטה על התקדמות המחלה ובהקלת התסמינים. טיפול הורמונלי ניתן כאשר הכימותרפיה כבר לא משפיעה או כשלא ניתן לתת טיפול כימי בשל מצב בריאותי ירוד. במקרים שבהם הגידול הסרטני התפשט - אך הוא עדיין קטן ומוגבל לאיבר אחד בגוף, יתבצע ניתוח כדי להסירו או שתינתן קרינה מקומית.
טיפול בקרינה (רדיותרפיה)
טיפול בקרינה משתמש בקרני רנטגן באנרגיה גבוהה כדי להשמיד תאים סרטניים, תוך גרימת נזק מועט ככל האפשר לתאים הבריאים.
באילו מצבים מוצע טיפול בקרינה?
טיפול משלים (אדג'ובנטי) – לצורך הפחתת הסיכון להישנות המחלה באזור האגן אחרי הניתוח. טיפול קרינתי משלים ניתן רק בחלק מהמקרים, בהתאם לשלב המחלה, דרגתה וסוג הגידול הסרטני. מרבית הנשים שאובחנו כחולות בסרטן רירית רחם בשלבים 2 ו-3, מקבלות טיפול בקרינה לאחר הניתוח, הכולל שימוש בקרינה חיצונית או פנימית, ולעיתים בשילוב של השתיים.
גם אם מדובר בגידול סרטני בשלב 1 בסיכון גבוה להישנות מחלה, יומלץ לעבור טיפול בקרינה, במטרה להפחית את הסיכון להישנות המחלה, ובנוסף ימליצו הרופאים על ביצוע בדיקות מעקב תקופתיות.
יש נשים המקבלות טיפול משולב של קרינה עם כימותרפיה. הרופא המטפל יסביר לך על יתרונות הטיפול וחסרונותיו. כמו כן, תקבלי הסבר על תופעות הלוואי שעלולות להופיע בזמן הטיפול ולאחריו, וכן על השפעות הטיפול לטווח הארוך.
קרינה במקום ניתוח - טיפול זה יתבצע במקרים שבהם ניתוח או הרדמה כללית אינם מתאימים למטופלת, מסיבות שונות, בהתאם לשיקול דעתו של הרופא המטפל.
טיפול במחלה שחזרה - כאשר התגלה שוב גידול סרטני בנרתיק או באזור האגן, תבוצע לעיתים כריתה וייתכן שיינתן גם טיפול בקרינה.
טיפול לפני ניתוח (טיפול ניאו-אדג'ובנטי) – לעיתים רחוקות יינתן טיפול בקרינה לפני ניתוח במטרה לכווץ את הגידול כדי שיהיה קל יותר להסרה.
לשליטה בתסמינים (קרינה פליאטיבית, מקלה) - במקרים שבהם המחלה התפשטה אל אזור האגן או העצמות, ייתכן שתקבלי קרינה כדי לצמצם את היקף הגידול הסרטני או כדי לשלוט בתסמינים. הטיפול כולל בדרך כלל מפגש אחד עד חמישה מפגשים. ייתכן שתזדקקי למספר טיפולים רב יותר, בהתאם למצבך. תופעות הלוואי לאחר קרינה פליאטיבית הן קלות בדרך כלל.
סוגי טיפול בקרינה
- קרינה חיצונית (רדיותרפיה): טיפול הניתן באמצעות מכשיר קרינה חיצוני המכוון את הקרינה לגידול.
- קרינה פנימית (ברכיתרפיה) – טיפול באמצעות החדרת מקור קרינה לגוף.
בחלק מן המקרים משתמשים בברכיתרפיה בשילוב קרינה חיצונית. לרוב ניתנת תחילה קרינה חיצונית, ולאחריה ברכיתרפיה. ההחלטה על סוג הקרינה שתינתן תלויה בשלב בו אובחנה מחלת הסרטן.
טיפול בקרינה חיצונית
טיפול הניתן באמצעות מכשיר קרינה, בדומה לביצוע של צילום רנטגן, והוא אינו מכאיב. הטיפול ניתן במכון הקרינה של המרכז הרפואי, בסדרה של מפגשים יומיים קצרים. כל טיפול נמשך כ-10 עד 15 דקות. הטיפולים ניתנים בימי חול, עם מנוחה בסופי שבוע. הרופא יסביר לך על הטיפול ועל תופעות הלוואי האפשריות. מחזור אחד של טיפולי קרינה עשוי להימשך כחמישה שבועות. בדרך כלל אין צורך באשפוז.
תכנון הטיפול
לפני תחילת הטיפול יש לתכנן אותו בקפידה על מנת להפיק ממנו את התועלת המרבית. תכנון הקרינה נעשה באמצעות מכשיר סריקה CT או MRI סימולטור, המצלם בצילומי רנטגן את האזור שיטופל ומאפשר סימון מדויק של אזור הקרינה. ברוב המקרים יסומן עורך בסימונים קטנים על העור (כמו נקודות קעקוע), במטרה לסייע לרנטגנאי לכוון את הקרניים למיקום המדויק. לפני עריכת צילומי הרנטגן יוחדר טמפון לנרתיק, ונוזל ניגוד הנראה בצילום רנטגן יוזרם לפי הטבעת. הכנות אלה נעשות כדי להשיג תמונות ברורות ככל האפשר. בשל רגישות העור באזור הקרינה, יש להימנע בתקופה זו משימוש בסבונים מבושמים, בקרמים או בדיאודורנטים העלולים לגרות את העור. הצוות המטפל יוכל לייעץ לך בנוגע לטיפול בעור בתקופה זו.
במהלך הטיפול עלייך להישאר ללא תזוזה. תוכלי לשוחח עם הרנטגנאי הנמצא בחדר הסמוך. לאחר הטיפול אין מניעה לשהות במחיצת אנשים, כולל ילדים, בביטחון וללא חשש.
טיפולים בקרינה פנימית - ברכיתרפיה
בניגוד לטיפול בקרינה חיצונית, בטיפול בקרינה פנימית, המכונה גם ברכיתרפיה, מוחדר מקור קרינה ישירות לחללים או לרקמות באזור הגידול. יתרונה הגדול של השיטה הוא בכך שמדובר בטיפול מקומי ומדויק, המאפשר מתן קרינה במנה גבוהה, ישירות לגידול הסרטני - לעומת מנת קרינה נמוכה לאיברים הבריאים הסמוכים. ברכיתרפיה לאזור הנרתיק וצוואר הרחם מהווה חלק חשוב בטיפול בסרטן גינקולוגי. הטיפול יכול להינתן כהשלמה לניתוח, או במקומו, בשילוב עם קרינה חיצונית או בשילוב עם טיפול כימי - על פי החלטת הרופא.
במהלך הטיפול מוחדר לנרתיק גליל פלסטיק הנקרא אפליקטור. הוא מכיל חומר קרינה. האפליקטור מגיע בגדלים שונים וממוקם בנרתיק כמו טמפון. כמות החומר הרדיואקטיבי המושם באפליקטור תלויה באזור בנרתיק שיש לטפל בו.
לאחר מכן מחברים את האפליקטור באמצעות כבלים למכל מוגן שבו מוחזק מקור הקרינה. צוות הטיפול יעזוב את החדר בזמן הטיפול, והמטופלת מתבקשת לא לזוז בזמן ההליך. במהלך הטיפול המקור הרדיואקטיבי יוצא מן המכל ועובר לאפליקטור שבגוף המטופלת ובהמשך חוזר למכל המוגן.
כאשר המכונה פועלת המטופלת יכולה לשמוע את הכבל והמקור נעים, אך הטיפול עצמו אינו מכאיב.
יכול להיות שוני בתהליך ובמספר הטיפולים מיחידה ליחידה. בכל מקרה תקבלי הסבר מפורט מהצוות ביחידה.
תופעות לוואי אפשריות של קרינה
צוות מכון הקרינה יסביר לך מהן תופעות הלוואי האפשריות של טיפול בקרינה. ברוב המקרים השפעתן פוחתת בהדרגה לאחר כמה שבועות או חודשים מסיום הטיפול. אם את סובלת מתופעות לוואי, דווחי לרופא שלך, כדי שייתן לך טיפול מתאים.
תופעות לוואי אפשריות לטווח הקצר
גירוי והפרשות מהנרתיק
ייתכן כי רירית הנרתיק תהפוך להיות מגורה, יבשה ואדומה (שכיח בטיפול בברכיתרפיה). דווחי לצוות המטפל על מנת לקבל טיפול מתאים. ייתכן שיהיו לך הפרשות קלות מהנרתיק עם תום הטיפול. אם הן ממשיכות או מתגברות, דווחי על כך לאונקולוג על מנת לקבל טיפול מתאים.
שינויים בעור
בתקופת הטיפול ייתכנו גירוי, אודם ויובש בעור. כל עוד הטיפול נמשך מומלץ להימנע משימוש בסבונים מבושמים ובתכשירי טיפוח, מכיוון שהם עלולים לגרום לגירוי נוסף של העור. הרופא או האחות יסבירו לך איך לטפל בעור בתקופה זו, ואף ימליצו לך על תכשירים להרגעתו. לעיתים הטיפול גורם לנשירת שיער הערווה. בדרך כלל בסיום הטיפול יצמח השיער מחדש, אך ייתכן שהוא יהיה דליל יותר.
שינויים ביציאות
קרינה באזור האגן עלולה לגרות את המעי הגס ולגרום לשלשול ולכאבים סביב פי הטבעת. מומלץ לאמץ תזונה דלת-סיבים, לשתות כמות רבה של נוזלים במשך היום ובמיוחד מים, ולהימנע מאכילה של לחם דגנים, פסטה, פירות וירקות טריים וקטניות במשך כמה שבועות. עדכני את הצוות הרפואי במצבך וייתכן שתקבלי טיפול תרופתי שיקל עלייך.
בחילה
בחילה קלה היא תופעה שכיחה למדי בעקבות טיפולי קרינה. במקרה של איבוד התיאבון כדאי להחליף את הארוחות במשקאות מזינים ועתירי קלוריות, שניתן להשיג במרבית בתי המרקחת - במרשם רופא.
למידע נוסף: המלצות תזונה למתמודדים עם מחלת הסרטן
שינויים בפעילות שלפוחית השתן
הקרינה עלולה לגרות את שלפוחית השתן ולגרום לתכיפות ולצריבה במתן שתן. הרופא יוכל לרשום לך תרופה להקלת התסמינים. שתייה מרובה של נוזלים ובעיקר מים עשויה לעזור.
עייפות
עייפות היא אחת מתופעות הלוואי השכיחות בעקבות הטיפולים. מומלץ לנוח יותר מהרגיל, במיוחד אם קבלת הטיפול כרוכה בנסיעות מתישות. תחושה זו עלולה להימשך כמה חודשים, אך היא משתפרת בהדרגה.
על אף העייפות, מומלץ לבצע פעילות גופנית מתונה, כגון הליכה, העשויה לשפר את הרגשתך. בתום הטיפול כדאי להעלות בהדרגה את רמת הפעילות.
למידע מפורט: התמודדות עם תשישות ועייפות.
תופעות לוואי אפשריות לטווח ארוך
לטיפול בקרינה לאזור האגן עלולות להיות גם תופעות לוואי ארוכות טווח. ניתן להקל את התסמינים באמצעות טיפול תרופתי מתאים. ישנן תופעות בלתי הפיכות שעלולות להתפתח לאחר תקופה של כמה חודשים מסיום הטיפולים, ולעיתים אפילו כעבור שנים אחדות, בהן פעילות מעיים מוגברת, שלשולים ותכיפות במתן שתן.
הטיפול בקרינה עלול גם לגרום ליובש ולהיצרות הנרתיק - תופעות שעלולות להפריע בקיום יחסי מין ובבדיקה גינקולוגית ולהגביר את הסיכון לזיהומים. ניתן להתגבר על כך באמצעות שימוש במשחות מתאימות ובמרחיבי נרתיק (מידע מפורט בהמשך החוברת).
כמו כן, הנרתיק עלול להפוך ליבש יותר, כיוון שהקרנות יכולות למנוע מהבלוטות המרופדות בנרתיק לייצר ריר. גם תופעה זו יכולה לגרום לקשיים במהלך יחסי מין ולהגביר את הסיכון לזיהומים בנרתיק. התייעצי עם הצוות המטפל במידת הצורך.
כלי הדם במעי ובשלפוחית השתן עלולים להיות פגיעים יותר לאחר טיפול בקרינה, וכתוצאה מכך עלול להופיע דם בשתן או בצואה. במקרה של דימום דווחי לרופא, כדי שיוכל להתאים לך טיפול במידת הצורך.
בשל הטיפול בקרינה והסרת בלוטות לימפה מהאגן קיים סיכון מוגבר לנפיחות ברגליים (בצקת לימפטית). תופעה זו נדירה למדי, וניתן להקל אותה בדרכים שונות.
למידע נוסף: טיפול בקרינה (רדיותרפיה) לאזור האגן
טיפול כימי (כימותרפיה)
בטיפול כימי נעשה שימוש בתרופות כימיות (ציטוטוקסיות), כדי להשמיד תאים סרטניים. אם אובחן סרטן רירית הרחם בשלב מוקדם שטרם התפשט, קרוב לוודאי שלא תזדקקי לכימותרפיה.
מתי מוצע טיפול כימי?
יש מצבים שבהם ניתן טיפול כימי במקום טיפול בקרינה. לעיתים הוא גם יכול להינתן לפני הניתוח (טיפול ניאו-אדג'ובנטי) כדי לכווץ את הגידול, או לאחריו (טיפול אדג'ובנטי) במטרה להשמיד תאים סרטניים שעדיין נשארו בגוף ולהפחית את הסיכון להישנות המחלה.
הישנות המחלה עלולה לקרות, בין היתר כאשר מדובר במקרים הבאים:
- גידול סרטני בדרגה גבוהה (דרגה 3).
- גידול שאינו סרטן רירית הרחם.
- גידול סרטני מפושט (מצב מחלה מתקדם.
- בלוטות הלימפה נמצאו נגועות.
- הימצאות שינוי בחלבון או בגן P53.
הרופא המטפל יסביר על יתרונות הטיפול ועל תופעות הלוואי האפשריות.
מתן כימותרפיה לסרטן רירית הרחם מתקדם
במקרים שבהם המחלה התפשטה לאיברים אחרים בגוף, הכימותרפיה תינתן כדי להקל את התסמינים (טיפול פליאטיבי). תוכלי לקבל מהרופא הסבר על הטיפול ועל תופעות הלוואי הכרוכות בו.
כיצד ניתנת הכימותרפיה
בדרך כלל כימותרפיה ניתנת בעירוי או בזריקה לווריד. לעיתים נותנים את התרופות דרך צינורית פלסטית רכה, הנקראת צנתר מרכזי, היישר לווריד בבית החזה, או דרך צינורית דקה שחודרת לתוך הזרוע העליונה (צנתר PICC).
הטיפול הכימי ניתן בכמה פגישות, ובין פגישה לפגישה ישנה תקופת מנוחה של שבועות אחדים לצורך התאוששות. כל טיפול ותקופת המנוחה שאחריו נחשבים מחזור טיפול אחד. לפני תחילת הטיפול הכימי תקבלי מהרופא הסבר על מספר מחזורי הטיפול הנדרש ועל אופן מתן הכימותרפיה.
התרופות השכיחות לטיפול בסרטן רירית הרחם:
*או תרופות המכילות חומר פעיל זהה/דומה בעלות שמות מסחריים אחרים.
לעיתים משולבות בטיפול שתיים או שלוש תרופות, ולעיתים נעשה שימוש בתרופה אחת בלבד. במקרים של טיפול כימי מונע (אדג'ובנטי), הטיפול המקובל כולל שילוב של כמה תרופות. השילוב הנפוץ ביותר הוא קרבופלטין/פקליטקסל. יש מקרים שבהם ניתנות תרופות אחרות, תוכלי לקבל הסבר על כך מהרופא.
למידע מפורט על התרופות ותופעות הלוואי שלהן ראי כאן.
תופעות הלוואי של הכימותרפיה
תרופות כימיות יכולות לגרום לתופעות לוואי, אך ניתן לשלוט בהן בדרך כלל בטיפול תרופתי. עדכני את הצוות הרפואי בכל תסמין שאת חשה בו. רוב תופעות הלוואי ייעלמו בהדרגה לאחר סיום הטיפול. כימותרפיה גם יכולה לשפר את ההרגשה במקרה שהגידול גורם תופעות לוואי.
להלן פירוט תופעות הלוואי הנפוצות:
עמידות מופחתת לזיהומים
הטיפול הכימי עלול לגרום להפחתה בייצור תאי הדם הלבנים במח העצם, ולהעלות את הסיכון להופעת זיהומים. רמה נמוכה של תאי דם לבנים מכונה נויטרופניה. אם חום גופך עולה על 38° צלסיוס או שאינך חשה בטוב (גם אם חום הגוף תקין), צרי קשר מיידי עם הרופא שלך. במקרים כאלה ניתן לרוב טיפול באנטיביוטיקה. לפני כל מחזור של טיפול כימי תבצעי בדיקת דם. אם ספירת תאי הדם הלבנים תהיה נמוכה מדי, הטיפול יידחה.
אנמיה
כימותרפיה עלולה להפחית את כמות כדוריות הדם האדומות ולגרום לאנמיה, שמתבטאת בתחושת עייפות ובקוצר נשימה. יש לדווח לרופא המטפל מיד עם הופעת תסמינים אלו. ניתן לטפל באנמיה בעזרת עירוי דם, מתן תכשירי ברזל וזריקות שמטרתן להעלות את ריכוז הכדוריות האדומות בדם.
חבורות ודימומים
כימותרפיה עלולה להפחית את מספר טסיות הדם שמסייעות לקרישת הדם. התקשרי מיד לרופא או לבית החולים אם את מבחינה בחבורה או דימום בלתי מוסבר, כמו דימום מהאף, מהחניכיים או פריחה על העור.
בחילות והקאות
חלק מהתרופות הכימיות עלולות לגרום לבחילות או להקאות. קיימות תרופות יעילות המסוגלות למנוע או להפחית תופעות אלו, והרופא ירשום לך אותן בשעת הצורך. אם התרופות שקיבלת אינן עוזרות, בקשי טיפול אחר. קל יותר למנוע בחילה מאשר לטפל בה לאחר שהחלה.
למידע נוסף: התמודדות עם בחילות והקאות.
עייפות ותשישות
בתקופת הטיפול הכימי ייתכן כי תרגישי עייפות ותיאלצי להאט את הקצב. תופעות אלו מתרחשות לרוב לקראת סיום הטיפול ונמשכות שבועות אחדים אחריו. נסי לנוח יותר ולשמור את האנרגיה לדברים שחשובים לך, אולם אזני את המנוחה בפעילות גופנית קלה - הליכות קצרות יעלו את רמת האנרגיה ויקלו את תחושת העייפות.
למידע נוסף: התמודדות עם תשישות ועייפות בעקבות טיפולים אונקולוגיים.
שלשול
ייתכן כי תסבלי משלשול, המופיע לרוב יום או מספר ימים לאחר הטיפול. הקפידי על תפריט דל בסיבים ועל שתייה מרובה של נוזלים (לפחות שני ליטרים ביום). אם התופעה נמשכת או מחמירה, דווחי לרופא על מנת שירשום לך טיפול תרופתי מתאים.
חוסר תיאבון
אם תאבדי את התיאבון בזמן הטיפול הכימי, מומלץ לאכול ארוחות קטנות ולצרוך משקאות מזינים, המכילים תוספים תזונתיים שונים. ישנם סוגים רבים של משקאות כאלה, עתירי קלוריות וחלבונים, חלקם ניתנים על פי מרשם רופא.
למידע נוסף: המלצות תזונה למתמודדים עם סרטן.
לסרטוני תזונאיות הממליצות על תזונה מותאמת לתקופת הטיפולים.
כאבים בפה
חלק מהתרופות הכימיות עלולות לגרום ופצעים ולכיבים בחלל הפה. שתייה מרובה של נוזלים והקפדה על ניקיון הפה באופן קבוע, באמצעות צחצוח במברשת שיניים בעלת סיבים רכים, עשויים להפחית תופעות אלו. ניתן גם לבצע שטיפות או ליטול תרופות למניעה ולטיפול בזיהומי פה. לעיתים מציצה של קוביות קרח עשויה להקל את התופעה.
נשירת שיער
נשירת שיער היא תופעת לוואי נפוצה של חלק מהתרופות הכימיות. שערך צפוי לצמוח שוב כשלושה עד שישה חודשים לאחר תום הטיפול.
למידע נוסף: התמודדות עם נשירת שיער.
למידע על השאלת פאות ללא תשלום באגודה מלחמה בסרטן ראי כאן.
תחושת נימול או עקצוץ בכפות הידיים או בכפות הרגליים
חלק מהתרופות הכימיות משפיעות על העצבים - תופעה המכונה "מחלת עצבים היקפיים" או נוירופתיה פריפריאלית. תופעה זו מתבטאת בתחושת נימול או עקצוץ בידיים, ברגליים, בצוואר, בגרון או לירידה בתחושה בקצות האצבעות. אם את סובלת מתסמינים אלה או מתקשה לבצע מטלות מסוימות, דווחי לרופא שלך. בדרך כלל תופעה זו משתפרת כעבור חודשים אחדים מסיום הטיפול, אך לעיתים היא הופכת לקבועה.
תגובה אלרגית
נטילת קרבופלטין, טקסול ודוקסורוביצין עלולה לגרום לתגובה אלרגית במהלך הטיפול. על מנת להפחית את הסיכון תקבלי סטרואידים לפני הטיפול או אחריו. תגובות אלרגיות עלולות לכלול תופעות שונות כמו פריחה וגירוי בעור, חום גבוה, סחרחורת, כאב ראש וקוצר נשימה. אם תבחיני באחת מהתופעות הללו, עלייך לדווח מיד לרופא שלך, כדי שתקבלי טיפול בהקדם.
קרישי דם
מחלת הסרטן עלולה להגביר את הסיכון לפתח קרישי דם, וכימותרפיה עלולה להעצים אותו עוד יותר. קריש דם יכול לגרום לתסמינים כמו כאב, אודם ונפיחות ברגל או קוצר נשימה וכאבים בחזה. תופעה זו עלולה להיות חמורה מאוד, ולכן אם את סובלת מאחד התסמינים שתוארו לעיל, עלייך לדווח מיד לרופא שלך. ניתן לטפל ברוב קרישי הדם בהצלחה באמצעות תרופות לדילול הדם. הרופא יכול לתת לך מידע נוסף בנושא.
למידע נוסף: הטיפול הכימי - כימותרפיה.
טיפול ביולוגי (מכוונן, ממוקד מטרה)
המחקר הרפואי המתקדם הביא לאפיון מנגנונים מולקולריים רבים האחראיים להתפתחות הגידול הסרטני. למנגנונים אלה פותחו תרופות חדישות וממוקדות המנטרלות את פעילותם. קיימים סוגים שונים של טיפולים ביולוגיים
פמברוליזומאב - Pembrolizumab (קיטרודה® - ®Keytruda)*
דוסטרלימאב - Dostarlimab (ג'מפרלי® - ®Jemperli)*
שתי תרופות אלה הן תרופות אימונותרפיות הרותמות את מערכת החיסון של הגוף להילחם בגידול הסרטני. התרופות פועלת על ידי חסימת חלבון 1-PD המצוי על פני תאים מסוג T של מערכת החיסון, ובכך משיבות לתאי ה-T את היכולת לזהות את התאים הסרטניים ולהשמידם.
התרופות ניתנות באמצעות עירוי תוך-ורידי או צנתר מרכזי במשך 30 דקות. תופעות לוואי אפשריות כוללות בין היתר תשישות ועייפות, בחילות והקאות, חבורות ודימומים, שלשולים, כאבי ראש וכאבי מפרקים.
הטיפול הניתן במסגרת סל הבריאות הוא לחולות סרטן רירית הרחם בשלב מתקדם ראשוני או חוזר, בשילוב עם כימותרפיה ולאחר מכן כטיפול יחיד.
*או תרופות המכילות חומר פעיל דומה, בעלות שמות מסחריים אחרים.
למידע נוסף וסרטוני הסבר: הטיפול האימונותרפי.
תרופה מכווננת נגד פגם בחלבון HER2
בחלק מהמקרים של סרטן רירית הרחם, בעיקר בסוגים אגרסיביים יותר, תאי הגידול מבטאים HER2 ברמה גבוהה, מה שעוזר להם לגדול ולהתרבות. התרופה טרסטוזומאב דרוקסטקאן - deruxtecan Trastuzumab (אנהרטו® - ®Enhertu)* רשומה בסל עבור מבוגרים עם סרטן רירית הרחם שאינו נתיח או גרורתי, שבהם הגידול מבטא HER2 ביתר, לאחר שקיבלו כבר טיפול תרופתי מערכתי אחד לפחות ומיצו את אפשרויות הטיפול המקובלות למחלה.
טיפולים הורמונליים
אסטרוגן ופרוגסטרון הם הורמונים שקיימים בגופנו באופן טבעי, ותפקידם לסייע בבקרה על הצמיחה והתפקוד של התאים. הורמונים אלו יכולים לעודד צמיחה של תאים ברחם. אם מאובחן סרטן מתקדם ברירית הרחם או אם יש חזרה של המחלה, האונקולוג יכול להמליץ על טיפול הורמונלי.
הטיפול העיקרי הוא פרוגסטרון. הוא עשוי לסייע בכיווץ הגידול הסרטני ובשליטה בתסמינים הנגרמים ממנו. ההורמון ניתן באמצעות כדור לבליעה או בזריקה. להלן סוגי הטיפול השכיחים:
*או תרופות המכילות חומר פעיל זהה בעלות שמות מסחריים אחרים.
תופעות לוואי אפשריות של נטילת פרוגסטרון הן תיאבון מוגבר, עלייה במשקל, אצירת נוזלים (למשל, קרסוליים נפוחים), בחילות, קרישיות יתר, עייפות, רגישות בשדיים, שלשולים, שינויים בחשק המיני. תופעות הלוואי קלות בדרך כלל. אם הן מחמירות דווחי לרופא שלך.
מחקרים קליניים
מחקרים למציאת דרכים חדשות לטיפול יעיל בסרטן נערכים כל העת.
מחקרים כאלה נקראים מחקרים קליניים (או ניסויים קליניים) והם הדרך האמינה היחידה לבחינת טיפול חדש. לעיתים קרובות משתתפים במחקרים האלה כמה מרכזים רפואיים בארץ, ובדרך כלל גם מרכזים רפואיים במדינות אחרות.
מחקרים קליניים חשובים לא רק לשיפור הטיפול לטובת כל המטופלים בעתיד, אלא גם מעניקים סיכוי אמיתי לשיפור מצב המשתתף או המשתתפת במחקר. כמו כן, הם תורמים לקידום המאבק במחלת הסרטן ולהעמקת הידע הקשור למחלה. אם שיטת הטיפול הנבדקת במחקר מסוים תוכח כיעילה, היא עשויה להיות שיטת הטיפול המקובלת ולעזור לחולים רבים נוספים. יעילותם של רוב הטיפולים הנמצאים כיום בשימוש הוכחה בעבר במסגרת ניסויים קליניים.
אין מידע מוכח שהטיפול החדש הנבדק במחקר יביא לידי תוצאות טובות יותר, אך מקובל להציע טיפול חדש רק אם יש סיכוי סביר שתוצאותיו יהיו טובות יותר מהטיפול המקובל.
למידע נוסף על שלבי המחקר הקליני ועל השתתפות במחקר קליני, ראו כאן
לאגודה למלחמה בסרטן מאגר של מחקרים קליניים, המתעדכן באופן קבוע.
במאגר מרוכזים מגוון המחקרים הקליניים המתבצעים במרכזים הרפואיים בישראל. המחקרים פתוחים לציבור המטופלים על פי תנאי הקבלה המפורטים בכל מחקר. ניתן לקבל פרטים ומידע נוסף במרכז המידע של האגודה בטל': 03-5721608 או בדוא"ל: info@cancer.org.il
רפואה משלימה ומשולבת
המונח "רפואה משלימה" (משולבת, אינטגרטיבית) מתייחס למגוון טיפולים, כגון דיקור סיני (אקופונקטורה), נטורופתיה, דמיון מודרך ועוד, הניתנים בנוסף על הטיפולים הרפואיים המקובלים נגד מחלת הסרטן. מחקרים מצביעים על כך שגישת הטיפול האינטגרטיבית יכולה לתרום לשיפור איכות החיים של מטופלים בתקופת ההתמודדות עם המחלה והטיפולים. אם ברצונך להיעזר בטיפולי רפואה משלימה, חשוב להתייעץ עם האונקולוג המטפל ועם רופא מומחה ברפואה משלימה, במטרה לבחון מהי דרך הטיפול הטובה ביותר עבורך, והאם שיטות רפואה משלימה יכולות לסייע בהשגת יעדי הטיפול.
קראו עוד על רפואה משלימה וסרטן. ניתן להתייעץ גם בפורום רפואה משלימה ומשולבת.
מעקב
לאחר השלמת הטיפול, תמשיכי לעבור בדיקות מעקב שגרתיות, הכוללות בדיקה גינקולוגית תקופתית, ולעיתים בדיקות דם או הדמיה בהתאם למצב. פגישות המעקב הן הזדמנות טובה לשוחח עם הרופא על חששותייך ולקבל מענה על שאלות שונות. אם מופיעים תסמינים חדשים בין ביקורי המעקב, דווחי על כך לרופא או פני לבית החולים בהקדם האפשרי. תסמינים חשובים שיש לשים לב אליהם: דימום מהנרתיק או מפי הטבעת, כאבים באזור האגן, היעדר תיאבון, ירידה בלתי מוסברת במשקל, שיעול כרוני.
חשוב לציין שגם במקרה של חזרת המחלה ניתן לטפל בה בהצלחה, בדרך כלל. באופן טבעי נשים רבות חוששות לפני פגישות המעקב, וכדאי להיעזר בתמיכתם של בני המשפחה והחברים.
הקדמת תופעות גיל המעבר בשל הטיפולים
הטיפולים השונים לסרטן הרחם עלולים לגרום להפסקת המחזור החודשי ולהקדמת תסמיני גיל המעבר, וכן לשינויים במיניות ובדימוי האישי.
בקרב מטופלות בגיל הפוריות, כריתת רחם הכוללת כריתת שחלות תגרום להקדמת תסמיני גיל המעבר. גם נשים שטופלו בקרינה ללא ניתוח יסבלו מתסמינים אלו, בשל העובדה שהקרינה גורמת לשחלות להפסיק את פעילותן. להלן פירוט חלק מתסמיני גיל המעבר:
למידע מפורט: הקדמת תופעות גיל המעבר והפסקת המחזור החודשי בעקבות הטיפולים.
טיפול הורמונלי חלופי
טיפול הורמונלי חלופי (HRT) נועד לטפל בתופעות גיל המעבר ונמצא יעיל בטיפול בגלי חום, הזעות לילה, תסמינים בנרתיק ואובדן מסת עצם.
לשאלה אם נשים שחלו בסרטן רירית הרחם יכולות ליטול טיפול הורמונלי חלופי המכיל אסטרוגן אין תשובה חד-משמעית. נכון לעכשיו, אין מספיק ראיות מוצקות כדי לכוון נשים ששוקלות HRT לאחר טיפול בסרטן רירית הרחם. הראיות הקיימות אינן מצביעות על נזק משימוש ב-HRT לאחר טיפול כירורגי לסרטן הרחם בשלב מוקדם. אין מידע זמין לגבי השימוש ב-HRT בסרטן הרחם בשלב מתקדם יותר. בכל מקרה ההחלטה על השימוש בתחליפים לאחר טיפול בסרטן הרחם תותאם לכל אישה בהתאם למצבה הרפואי, העדפותיה ושיקולי יתרונות הטיפול מול חסרונותיו.
למידע נוסף: טיפול הורמונלי חלופי.
מיניות ויחסי מין
סרטן הרחם, הטיפולים ותופעות הלוואי הכרוכות בהם, עלולים להשפיע על חיי המין שלך ועל הדימוי העצמי שלך כאישה. התקופה שלאחר הניתוח היא תקופת הסתגלות. אינך חייבת לקיים יחסי מין אם אינך רוצה בכך או שאינך מסוגלת. יש דרכים רבות אחרות להפגין אהבה ואינטימיות, לדוגמה מגע פיזי עדין, עיסויים ומחוות חושניות-רומנטיות.
מומלץ לחכות עד שתחושי מוכנה לקיום יחסי מין. למרות החשש הטבעי הכרוך בחזרה לפעילות מינית לאחר הטיפולים, ניתן לקיים יחסים ללא חשש.
אם נתקלת בקשיים בקיום יחסי מין לאחר הניתוח והטיפולים, התייעצי עם הרופא שלך. ייתכן שהוא יוכל להציע לך עזרה ותמיכה. אם את חשה מבוכה ואינך מעוניינת לפנות אליו, את יכולה להיעזר באנשי מקצוע ובמטפלים מומחים בנושא זה.
למידע מפורט: מיניות ופוריות האישה.
למידע לאישה דתית: חיי אישות וזוגיות - מדריך לאישה הדתית שחלתה בסרטן.
אינך לבד!
באגודה למלחמה בסרטן ייעוץ בנושאי דימוי גוף, מיניות, אינטימיות ופוריות לחולים/ות ולבני/בנות זוגם/ן וכן לחולים/ות שאינם בקשר זוגי, בכל הגילים. הייעוץ כולל מידע על השפעות מחלת הסרטן על המיניות והפוריות, אפשרויות הטיפול ושיקום התפקוד המיני והכוונה למומחים מקצועיים נוספים. השירות ניתן ללא תשלום וללא צורך בהפניה על ידי מטפלת במיניות, טל': 03-5721643, דוא"ל: miniut@cancer.org.il
התמודדות רגשית עם מחלת הסרטן
תהליך האבחון של מחלת הסרטן מלווה, ברוב המקרים, בתנודות רגשיות ובמחשבות הנעות בין תקווה, פחד וחשש. כשהאבחנה מתבררת, תגובתו של כל אדם היא ייחודית. התגובה מושפעת מתכונות אישיות, מניסיון וממפגש קודם עם מחלות סרטן במשפחה או בסביבה הקרובה, מסוג המחלה ומהיכולת להירפא או להשיג הקלה. כל אדם מגיב בצורה שונה ובעוצמה שונה, אבל לכולם דרוש זמן כדי להסתגל למציאות של מחלה. יש לזכור שגם בני המשפחה עוברים תהליך רגשי דומה, ורבים מהם זקוקים להדרכה ולתמיכה, בדומה לבן או בת המשפחה שאובחנו בסרטן.
מחקרים מראים שרוב החולים מתמודדים עם המחלה היטב בעזרת חוסן אישי ובסיועה של סביבה תומכת. תגובות רגשיות קיצוניות ומתמשכות מופיעות רק אצל מעט מהחולים. ואולם, נמצא שיש חששות המשותפים לחלק גדול מהחולים ורצוי לשוחח עליהם עם בני המשפחה, עם חברים או עם קרובים. על סמך הניסיון הקליני והידע שנצבר, יכול גם הצוות המטפל בבית החולים להיות לעזר רב, כל אחד בתחום התמחותו.
לאגודה למלחמה בסרטן מדריך למלווים, לבני משפחה ולחברים התומכים בחולה סרטן 'לדבר, להקשיב, להבין'.
תמיכה נפשית
אם את זקוקה לעצה או נתקלת בקושי רגשי, תוכלי ליצור קשר עם עובדת סוציאלית במחלקה בה את מטופלת בבית החולים או בקהילה. לעיתים כדאי לשוחח עם גורם שאינו מעורב ישירות בהליך הרפואי שלך.
מוקד 'טלתמיכה'®, טל.
1-800-200-444 - האגודה למלחמה בסרטן מפעילה מוקד תמיכה טלפוני בשפות עברית ורוסית, המעניק סיוע ראשוני מיידי לחולי סרטן והקרובים אליהם, הנמצאים במצוקה נפשית וזקוקים לתמיכה ולאוזן קשבת. בהתאם לצורך, הפונים מנותבים להמשך טיפול בבית החולים או במסגרת הקהילה.
האגודה למלחמה בסרטן מפעילה מערך סיוע, תמיכה ומידע נרחב לחולים, למחלימים ולבני משפחותיהם. למידע נוסף ניתן לפנות למחלקת שיקום ורווחה בטל.
03-5721678.
מערך התמיכה והסיוע של האגודה למלחמה בסרטן
האגודה למלחמה בסרטן מפעילה מערך מידע ותמיכה (ללא תשלום) לחולים, למחלימים ולבני משפחותיהם:
